-
- 1800 2010
- VN

Tin chuyên ngành
Array
(
[0] => stdClass Object
(
[id] => 837
[id_crawler] =>
[category_product] => NULL
[thumbnail] => tin-tuc/2022/t2/thuoc-gay-di-tat-thai-nhi.jpg
[album] => tin-tuc/2022/t2/thuoc-gay-di-tat-thai-nhi.jpg
[url_video] =>
[is_status] => 1
[is_featured] => 0
[is_form] => 0
[displayed_time] => 0000-00-00
[program] => 0
[number] => 1
[viewed] => 0
[type] =>
[type_career] =>
[level] =>
[address] =>
[address_career] =>
[expiration_time] => 0000-00-00
[created_time] => 2022-02-20 21:53:44
[updated_time] => 2022-05-09 13:24:31
[files] =>
[salary] =>
[time] =>
[created_by] => 64
[is_table_content] => 1
[language_code] => vi
[slug] => nhung-loai-thuoc-gay-di-tat-thai-nhi
[title] => Điểm mặt 15+ nhóm thuốc gây dị tật thai nhi cần tránh
[description] => Mẹ đang mang bầu được khuyên cẩn thận khi sử dụng thuốc vì có thể gây dị tật thai nhi nhưng lại không biết đó là loại thuốc nào? Bài viết dưới đây, chuyên gia sẽ tổng hợp giúp mẹ tất tần tật những thuốc gây dị tật thai nhi và cách xử lý trong trường hợp mẹ bầu được kê sử dụng thuốc này. Mẹ theo dõi nhé!
[content] => 1. Thuốc kháng khuẩn
Khi mẹ bầu mắc các bệnh viêm nhiễm như viêm họng, viêm phụ khoa, viêm tai,... sẽ cần sử dụng các loại thuốc kháng sinh. Dưới đây là những loại thuốc kháng sinh bác sĩ khuyên mẹ không nên sử dụng trong thai kỳ vì có khả năng gây dị tật/ảnh hưởng xấu đến sức khỏe thai nhi:
|
Tên thuốc kháng khuẩn |
Tác dụng phụ |
Thời điểm không được dùng |
|
Aminoglycosid |
Gây điếc, gây tổn thương thận, ảnh hưởng đến dây thần kinh sọ số 8 của thai nhi. |
Không dùng trong suốt thai kỳ. |
|
Chloramphenicol |
Hội chứng Gray Baby |
Không dùng trong suốt thai kỳ. |
|
Fluoroquinolones |
Có thể gây sẩy thai, gây điếc. |
Không nên dùng trong thai kỳ, cần tham khảo ý kiến bác sĩ. |
|
Nitrofurantoin |
Ảnh hưởng đến hộp sọ, gan, thần kinh của trẻ. |
Không dùng trong thời điểm chuyển dạ hoặc chuẩn bị sinh. |
|
Streptomycin |
Gây độc thính giác, thận và thần kinh của thai nhi. |
Không dùng trong suốt thai kỳ. |
|
Sulfonamid |
Đã được thử nghiệm trên động vật, chưa đầy đủ bằng chứng về tác dụng phụ: Gây vàng da do tăng bilirubin hoặc bệnh vảy nến. |
Không nên dùng trong suốt thai kỳ, cần tham khảo ý kiến bác sĩ. |
|
Tetracycline |
Xương phát triển chậm. |
Không nên dùng trong suốt thai kỳ. |
|
Trimethoprim |
Gây hở hàm ếch và các bất thường khác do làm giảm hấp thu acid folic. Làm tăng bilirubin thai kỳ gây vàng da hoặc ảnh hưởng đến chức năng gan. |
Không dùng trong suốt thai kỳ. |

Thuốc Tetracyclin gây chậm phát triển xương ở bào thai
2. Thuốc chống đông máu
Thuốc chống đông máu thường được sử dụng khi mẹ gặp các bệnh về tim mạch, các bệnh có nguy cơ hình thành cục máu đông nguy hiểm. Hiện nay thuốc chống đông máu cũng được dùng cho một số bệnh nhân mắc SARS-CoV-2 để ngăn ngừa, điều trị hình thành cục máu đông.
|
Tên thuốc chống đông máu |
Tác dụng phụ |
Thời điểm không được dùng |
|
Rivaroxaban, apixaban, edoxaban |
Các nghiên cứu trên động vật cho thấy các chất này qua được hàng rào rau thai gây tăng nguy cơ xuất huyết và độc tính trên phôi thai (mất sau khi làm tổ, chậm phát triển/chậm phát triển, gan có nhiều đốm sáng màu) và tăng tần suất các dị tật thai nhi thông thường. |
Không nên dùng trong suốt thai kỳ, mẹ cần tham khảo ý kiến bác sĩ nếu cần sử dụng. |
|
Warfarin |
Đã được kiểm chứng trên bệnh nhân làm tăng dị tật và nguy cơ tử vong thai nhi. |
Chống chỉ định trong 3 tháng đầu và 3 tháng cuối thai kỳ. |

Thuốc chống đông máu warfarin có nguy cơ gây tử vong thai nhi
3. Thuốc chống co giật
Thuốc chống co giật được điều trị khi bệnh nhân bị co giật do một số nguyên nhân như: bệnh co giật, sốt cao, bệnh động kinh. Tuy nhiên có một số loại thuốc chống co giật tiềm ẩn nguy cơ gây dị tật thai nhi nếu mẹ sử dụng khi mang thai như:
|
Tên thuốc chống co giật |
Tác dụng phụ |
Thời điểm không được dùng |
|
Carbamazepine |
Gây dị tật ống thần kinh ở thai kỳ, dị tật sọ não như khe hở môi/vòm miệng, dị tật tim mạch, thiếu khớp và dị tật liên quan đến các hệ thống cơ thể khác nhau. |
Không sử dụng trong 3 tháng đầu thai kỳ. Chỉ sử dụng khi lợi ích lớn hơn nguy cơ gây dị tật và có ý kiến của bác sĩ. |
|
Lamotrigine |
Các nghiên cứu trên động vật cho thấy Lamotrigine có nguy cơ gây dị tật thai kỳ, ảnh hưởng đến thận và khoảng kéo dài QT của trẻ sau khi sinh. |
Không nên sử dụng trong 3 tháng đầu và 3 tháng cuối của thai kỳ. Chỉ sử dụng khi lợi ích lớn hơn nguy cơ và có sự cho phép của bác sĩ, tốt nhất là dùng đơn liều và không kết hợp với thuốc chống co giật khác. |
|
Levetiracetam |
Có khả năng làm giảm sự phát triển của bào thai trong tử cung. |
Có thể sử dụng tuy nhiên dùng ở liều thấp và có ý kiến chỉ định của bác sĩ. |
|
Phenobarbital, |
Các nghiên cứu chỉ ra rằng phenobarbital gây dị tật tim và sọ bẩm sinh, bất thường kỹ thuật số và ít phổ biến hơn là sứt môi và vòm miệng khoảng 6 - 7%. Nguy cơ gây dị tật phụ thuộc vào liều lượng, tuy nhiên chưa nghiên cứu được liều cụ thể, |
Không nên sử dụng trong suốt thai kỳ. Nếu cần sử dụng phải tham khảo ý kiến bác sĩ với liều thấp. Cần bổ sung acid folic khi sử dụng 2 loại thuốc này. |
|
Phenytoin |
Các dị tật như sứt môi, dị tật tim, các đặc điểm trên khuôn mặt biến dạng, giảm sản ở móng tay và chữ số, và các bất thường về tăng trưởng (bao gồm tật đầu nhỏ). |
Không nên dùng trong suốt thai kỳ. Nếu bắt buộc cần sử dụng ở liều thấp nhất. |
|
Trimethadione |
Có nguy cơ cao gây dị tật khe hở vòm, tổn thương tim, dị tật hộp sọ, các chi, và hở bụng) và nguy cơ sảy thai tự nhiên. |
Không sử dụng trong suốt thai kỳ. |
|
Valproate |
Khoảng 10.7 % trẻ bị dị tật gồm dị tật ống thần kinh, biến dạng khuôn mặt, sứt môi và vòm miệng, nứt sọ, giảm thính lực, dị tật tim, thận và niệu sinh dục, dị tật chân tay (bao gồm bất sản bán kính hai bên) và nhiều dị tật liên quan đến các hệ thống cơ thể khác nhau. |
Không được sử dụng trong thời kỳ mang thai. Cần lựa chọn các loại thuốc thay thế khác có nguy cơ thấp hơn. |

Thuốc chống co giật Phenytoin có thể gây sứt môi, dị tật tim mạch ở thai nhi
4. Thuốc chống trầm cảm
Thuốc chống trầm cảm dùng để chữa, điều trị các bệnh do trầm cảm, lo âu. Nhưng nhiều nghiên cứu đã chỉ ra việc sử dụng một số loại thuốc chống trầm cảm ở mẹ có liên quan đến việc thai nhi.
|
Tên thuốc chống trầm cảm |
Tác dụng phụ |
Thời điểm không được dùng |
|
Bupropion |
Bupropion đã được chứng minh là có tác dụng diệt phôi thai ở chuột. |
Không nên sử dụng, cần tham khảo ý kiến bác sĩ. |
|
Citalopram, Escitalopram, Sertraline |
Các nghiên cứu chỉ ra rằng có khoảng 5/1000 phụ nữ sinh con gặp dị tật tăng áp động mạch phổi dai dẳng. Trẻ còn dễ gặp các dị tật khác liên quan tới tim mạch, gan. |
Không nên sử dụng, đặc biệt là 3 tháng cuối của thai kỳ. |
|
Fluoxetin, Paroxetin |
Các nghiên cứu dịch tễ cho thấy Fluxetine có nguy cơ gây khuyết tật tim mạch là 2/100 trong 3 tháng đầu và dị tật tăng áp động mạch phổi là 5/1000. |
Không sử dụng trong suốt thai kỳ, đặc biệt 3 tháng đầu và 3 tháng cuối . |

Thuốc chống co giật Bupropion đã được chứng minh làm chết phôi thai ở chuột
5. Thuốc chống nôn
Thuốc chống nôn Ondansetron thường được kê cho một số mẹ bầu sử dụng để ngăn ngừa nôn do sử dụng thuốc điều trị ung thư hoặc xạ trị. Tuy nhiên hãy lưu ý khi sử dụng những loại thuốc sau vì chúng có thể gây dị tật thai nhi:
|
Tên thuốc chống nôn |
Tác dụng phụ |
Thời điểm không được dùng |
|
Ondansetron |
Các nghiên cứu trên động vật cho thấy Ondansetron có nguy cơ gây sứt môi. |
Không được sử dụng trong 3 tháng đầu của thai kỳ, nên thay thế bằng bằng các loại thuốc khác theo hướng dẫn của bác sĩ. |

Ondansetron có nguy cơ gây sứt môi
6. Thuốc chống nấm
Các loại thuốc chống nấm được dùng để điều trị nấm âm đạo, âm hộ, nấm miệng, da hoặc tóc cũng tiềm ẩn rất nhiều nguy cơ gây dị tật bẩm sinh. Mẹ nên đặc biệt tránh sử dụng các loại thuốc sau:
|
Tên thuốc chống nấm |
Tác dụng phụ |
Thời điểm không được dùng |
|
Fluconazol |
Đã có báo cáo chỉ ra rằng tăng nguy cơ sẩy thai và các dị tật (bao gồm tật não, loạn sản tai, thóp trước khổng lồ, cung xương đùi và bao hoạt dịch màng phổi) |
Không sử dụng đặc biệt trong 3 tháng đầu. Nếu nhiễm trùng đe dọa đến tính mạng cần sử dụng, mẹ cần chú ý về liều lượng nhỏ hơn 400 gam/ ngày và thời gian ngắn theo hướng dẫn của bác sĩ. |
|
Miconazole |
Tăng độc tính và làm giảm sự phát triển thai nhi ở liều cao |
Không nên sử dụng trong suốt 3 tháng đầu thai kỳ. Nếu cần chú ý liều lượng và tuân thủ hướng dẫn của bác sĩ |
|
Itraconazole |
Các nghiên cứu trên động vật cho thấy itraconazol gây tăng độc tính đối với mẹ, độc với phôi thai và quái thai. |
Không dùng itraconazol trong suốt thai kỳ. |

Thuốc chống nấm Fluconazol có nguy cơ gây sẩy thai và các dị tật thai nhi khác
Mẹ chỉ nên dùng thuốc trị nấm bôi ngoài da, không nên dùng đường uống và đặt âm đạo trong thời kỳ mang thai.
7. Thuốc kháng Histamin
Các loại thuốc kháng Histamin này thường được sử dụng để chống nôn do say tàu xe hoặc mất thăng bằng.
|
Tên thuốc kháng Histamin |
Tác dụng phụ |
Thời điểm không được dùng |
|
Meclizine |
Các nghiên cứu trên động vật cho thấy hở hàm ếch với liều lượng gấp 25 đến 50 lần liều lượng trên người. Tuy nhiên nghiên cứu trên người chưa có bằng chứng rõ ràng. |
Không nên sử dụng thuốc này, nên thay thế bằng các thuốc chống nôn khác như Alavert và Claritin |
8. Thuốc giảm huyết áp
Thuốc giảm huyết áp được sử dụng cho mẹ bầu bị tăng huyết áp cũng là nhóm thuốc cần thận trọng khi sử dụng:
|
Tên thuốc giảm huyết áp |
Tác dụng phụ |
Thời điểm không được dùng |
|
Nhóm ức chế men chuyển |
Gây quái thai, dị tật hộp sọ và thận ở bào thai. |
Không dùng ở 6 tháng cuối thai kỳ. |
|
Thuốc chẹn beta |
Có thể gây ra nhịp chậm ở tim thai, hạ đường huyết, giảm tưới máu nhau thai, có liên quan đến sự chậm phát triển, chết trong tử cung, sẩy thai và chuyển dạ sớm. |
Không được dùng trong suốt thai kỳ. |
|
Thuốc chẹn kênh canxi |
Khi dùng thuốc trong những tháng đầu, có thể gây dị dạng đốt ngón tay hoặc chân. Khi dùng thuốc trong giai đoạn giữa và cuối của thai kỳ có thể làm cho thai chậm phát triển trong tử cung |
Không được dùng trong suốt thai kỳ |
|
Nhóm thuốc lợi tiểu thiazid |
Các nghiên cứu chỉ ra rằng nhóm thuốc này làm tăng chuyển hóa điện giải ở thai nhi hoặc trẻ sơ sinh, vàng da và / hoặc giảm tiểu cầu. |
Không nên sử dụng trong suốt thai kỳ |

Thuốc hạ huyết áp nhóm ức chế men chuyển có thể gây quái thai, dị tật hộp sọ,...
9. Thuốc ung thư
Tất cả các loại thuốc ung thư đều gây độc cho bào thai, có nguy cơ gây dị tật bẩm sinh ở thai nhi. Vì vậy, nếu mẹ đang điều trị ung thư cần thông báo ngay cho bác sĩ khi phát hiện có thai.
|
Tên thuốc ung thư |
Tác dụng phụ |
Thời điểm không được dùng |
|
Busulfan, Chlorambucil, Cyclophosphamide, Mercaptopurine, Methotrexate |
Đã được báo cáo gây độc tế bào và các dị tật bẩm sinh như: Giảm tăng trưởng bào thai, khuyết tật về hàm mặt và sọ, khuyết tật cột sống, khuyết tật tai, dị tật tay chân) |
Không dùng trong suốt thai kỳ |
|
colchicine |
Thử nghiệm trên động vật cho thấy colchicine gây quái thai |
Không dùng trong thai kỳ |
|
Doxorubicin |
Doxorubicin có thể gây dị tật bẩm sinh nghiêm trọng như quái thai, dị tật tim, chết thai nhi,... |
Dùng ít nhất 6 tháng khi mang thai và không dùng trong thai kỳ |
|
Vincristine, Vinblastine |
Có bằng chứng gây quái thai ở động vật nhưng chưa có nghiên cứu trên người |
Không nên sử dụng trong thai kỳ |

Thuốc trị ung thư Doxorubicin có thể gây chết thai nhi, dị tật tim
10. Thuốc chống rối loạn tâm thần và ổn định tâm trạng
Thuốc an thần được dùng khi mẹ bầu bị mất ngủ, tinh thần không ổn định, lo âu, bồn chồn. Tuy nhiên đây cũng là một trong những loại thuốc có thể gây dị tật bẩm sinh cần lưu ý khi sử dụng:
|
Tên thuốc chống rối loạn tâm thần, ổn định |
Tác dụng phụ |
Thời điểm không được dùng |
|
Thuốc an thần Benzodiazepine (diazepam, bromazepam, clonazepam) |
Các nghiên cứu lâm sàng trên người chỉ ra rằng thuốc chống an thần nhóm Benzodiazepin gây sứt môi, dị tật tim bẩm sinh, sinh non và Cân nặng khi sinh thấp, suy hô hấp sơ sinh |
Chống chỉ định trong suốt thai kỳ. |
|
Thuốc an thần nhóm Barbiturat (phenobarbital) |
Sử dụng trong 3 tháng đầu và 3 tháng cuối có thể làm tăng nguy cơ gây quái thai và các triệu chứng cai nghiện ở trẻ sơ sinh. |
Không sử dụng trong suốt thai kỳ. |
|
Risperidone |
Các nghiên cứu trên động vật cho thấy Risperidone gây quái thai |
Không nên sử dụng trong thai kỳ. |
|
Lurasidone |
Các nghiên cứu trong động vật cho thấy Lurasidone làm giảm sự phát triển thai nhinhi |
Không nên sử dụng trong thai kỳ |

Thuốc an thần Diazepam gây quái thai, dị tật tim bẩm sinh,...
11. Thuốc chống viêm không steroid
Thuốc chống viêm được sử dụng dụng để ngăn ngừa viêm, dị ứng, phù nề, bệnh hen phế quản, bệnh phổi tắc nghẽn mãn tính,...
|
Tên thuốc chống viêm không steroid |
Tác dụng phụ |
Thời điểm không được dùng |
|
Aspirin |
Thuốc gây kéo dài thời gian chuyển dạ. |
Không dùng dùng trong 3 tháng cuối thai kỳ. |
|
Buprenorphine |
Các nghiên cứu trên động vật thấy có nguy cơ gây quái thai. Sử dụng cuối thai kỳ có thể gây suy hô hấp, hội chứng cai nghiện opioid ở trẻ sơ sinh. |
Không nên uống trước khi mang thai và trong suốt thai kỳ. |
|
Nhóm thuốc gây nghiện (Meperidine Morphine) |
Gây suy nhược thần kinh trung ương và xuất hiện nhịp tim chậm ở trẻ sơ. |
Không sử dụng trong suốt thai kỳ. |
|
Methadone |
Đã được báo cáo Methadone gây ức chế hô hấp, nhẹ cân, hội chứng cai thuốc ở trẻ sơ sinh và tăng tỷ lệ thai chết lưu. |
Không sử dụng trong suốt thai kỳ |

Methadone gây ức chế hô hấp, nhẹ cân, hội chứng cai thuốc ở trẻ sơ sinh
12. Retinol
Retinol được sử dụng trong các loại kem bôi ngoài da để điều trị mụn, kích thích tái tạo collagen,... Tuy nhiên có nhiều tài liệu cho rằng loại thuốc này là nguyên nhân gây dị tật ở thai nhi, vì vậy mẹ nên tránh sử dụng.
|
Tên thuốc |
Tác dụng phụ |
Thời điểm không được dùng |
|
Retinol |
Đã có nghiên cứu trên động vật retinol có nguy cơ gây dị tật thai nhi. |
Không nên dùng trong thai kỳ |
Mẹ có thể tìm hiểu thêm về khả năng Retinol gây dị tật thai nhi và những loại thuốc để thay thế sản phẩm này tại đây.
13. Hormon giới tính
Loại thuốc này thường được sử dụng để điều trị các bệnh do rối loạn hormon sinh dục, lạc nội mạc tử cung,... Một số thuốc có tác dụng này lại tiềm ẩn nguy cơ gây dị tật thai nhi:
|
Tên thuốc hormon giới tính |
Tác dụng phụ |
Thời điểm không được dùng |
|
Danazol |
Gây nam tính hóa bộ phận sinh dục của bào thai nữ và có nguy cơ gây quái thai. |
Không được sử dụng trong suốt thai kỳ |
|
Progesterone tổng hợp |
Đã có một số báo cáo rằng chúng có thể gây dị tật bẩm sinh ở bộ phận sinh dục (cơ quan sinh dục) của thai nhi nam. |
Không được sử dụng trong suốt thai kỳ |

Hormon Danazol có thể gây quái thai và nam tính hóa bộ phận sinh dục của bào thai nhi là nữ
14. Thuốc điều trị bệnh giáp
Thuốc điều trị bệnh giáp được sử dụng khi mẹ bầu bị cường giáp, bướu cổ hoặc suy tuyến giáp.
|
Tên thuốc điều trị bệnh giáp |
Tác dụng phụ |
Thời điểm không được dùng |
|
Methimazole |
Đã có bằng chứng chỉ ra rằng Methimazole gây dị tật sọ não và bướu cổ trong 3 tháng đầu thai kỳ. |
Chống chỉ định trong 3 tháng đầu thai kỳ. |
|
Propylthiouracil |
Propylthiouracil có thể đi qua nhau thai người và với liều lượng cao gây bướu cổ thai nhi và suy giáp. |
Không nên sử dụng trong thai kỳ. Mẹ chỉ dùng khi có sự chỉ định của bác sĩ với lợi ích lớn hơn nguy cơ. |
|
Iod |
Có khả năng bị bướu cổ ở trẻ sơ sinh |
Không sử dụng trong suốt thai kỳ |
15. Vacxin
Các loại vacxin này có khả năng ngăn ngừa bệnh, đặc biệt là Vắc xin MMR phòng bệnh sởi, quai bị, rubella. Tuy nhiên một số vacxin được khuyến cáo không nên trong thai kỳ vì có nguy cơ gây dị tật, quái thai.
|
Tên vacxin |
Tác dụng phụ |
Thời điểm không nên dùng |
|
Vacxin phòng lao BCG (bacille Calmette-Guerin) |
Chưa được nghiên cứu đầy đủ về an toàn so với thai nhi, có nguy cơ gây dị tật. |
Không nên tiêm trong suốt thai kỳ. |
|
Vắc-xin MMR phòng sởi quai bị, rubella |
Được nghiên cứu có khả năng gây dị tật thai nhi. |
Nên tiêm 1 tháng trước khi mang thai. Không tiêm trong thai kỳ. |
|
Typhim Vi phòng bệnh thương hàn |
Các nghiên cứu trên động vật cho thấy tăng nguy cơ gây dị tật thai nhi và dữ liệu trên người chưa đầy đủ. |
Không nên tiêm trong thai kỳ. |

Các loại Vacxin như MMR có thể gây quái thai, dị tật thai nhi phải tiêm ít nhất 1 tháng trước khi mang bầu
16. Một số thuốc khác
Ngoài các nhóm thuốc kể trên còn có một số loại thuốc khác cũng có nguy cơ gây dị tật bẩm sinh cho thai nhi nếu mẹ sử dụng trong thời kỳ mang thai như:
|
Tên thuốc |
Tác dụng phụ |
Thời điểm không nên dùng |
|
Thuốc chống viêm Prednisone |
Có thể gây hở hàm ếch. |
Không nên sử dụng trong thai kỳ, nên thay thế bằng hydrocortisone. |
|
Thuốc điều trị sốt rét Primaquine |
nguy cơ tan máu nghiêm trọng ở những người thiếu glucose-6-phosphate dehydrogenase (G6PD) |
Không sử dụng trong thai kỳ, nên thay thế bằng cloroquin. |
Mẹ không nên sử dụng các loại thuốc trên khi mang bầu để đảm bảo an toàn nhất cho thai nhi. Tuy nhiên, nếu mẹ vô tình uống các phải thuốc trên thì cũng không nên lo lắng, vì không phải 100% mẹ uống thuốc này con sẽ bị dị tật vì tùy vào cơ địa của từng mẹ. Để yên tâm nhất, mẹ nên đi sàng lọc trước sinh, chọn phương pháp NIPT - xét nghiệm không xâm lấn, an toàn, chính xác >99%.
17. Câu hỏi thường gặp về sử dụng thuốc khi mang bầu
Sử dụng thuốc khi mang bầu thế nào để đảm bảo an toàn cho cả mẹ và con là câu hỏi được nhiều mẹ quan tâm. Phần dưới đây, chuyên gia GENTIS tư vấn 1 số câu hỏi được nhiều mẹ thắc mắc nhất, mẹ theo dõi để có thêm kinh nghiệm xử lý nhé!
Câu 1: Uống thuốc kháng sinh khi mang bầu có sao không?
Theo cơ sở dữ liệu thông tin về thuốc tại Drug.com, trong thời kỳ mang thai mẹ không nên sử dụng bất cứ loại thuốc kháng sinh nào khi chưa có ý kiến của bác sĩ. Tuy nhiên vẫn có một số thuốc kháng sinh an toàn cho mẹ bầu như: cephalosporin như cephalexin, penicillin như amoxicillin, một số loại erythromycin, azithromycin và clindamycin,...
Ngoài ra, với những loại thuốc gây dị tật thai nhi, bào thai có thể bị dị tật hoặc không phụ thuộc vào liều lượng và cơ địa của từng mẹ. Vì vậy, nếu không may sử dụng thuốc kháng sinh khi mang bầu, mẹ đừng vội lo lắng, làm ảnh hưởng đến sức khỏe của cả mẹ và con. Thay vào đó, mẹ nên theo dõi sàng lọc dị tật đúng định kỳ và tại cơ sở y tế uy tín.

Không phải tất cả các loại kháng sinh đều gây dị tật thai nhi, nếu lỡ uống mẹ hãy bình tĩnh và theo dõi sàng lọc định kỳ.
Câu 2: Mang bầu có được bôi thuốc bôi ngoài da không? Có gây dị tật thai nhi không?
Theo tài liệu Pubmed, thuốc bôi ngoài da ít hấp thu vào trong cơ thể nên sẽ đảm bảo an toàn cho mẹ bầu trong thai kỳ hơn so với các loại thuốc uống. Tuy nhiên, mức độ an toàn của nó vẫn đang được nghiên cứu và chưa có nhiều dữ liệu. Vì vậy, mẹ không tự ý sử dụng bôi thuốc ngoài da, đặc biệt các chất chống nấm, chống viêm,... khi chưa có ý kiến của bác sĩ, dược sĩ.

Mẹ cần tham khảo ý kiến bác sĩ khi sử dụng kem bôi ngoài da
Câu 3: Vitamin A có gây dị tật thai nhi không
Vitamin A chỉ gây dị tật thai nhi khi mẹ sử dụng liều cao trên 4000 mcg/ ngày. Vì vậy, mẹ cần thận trọng và dùng với lượng cho phép theo chỉ định của bác sĩ.
Mẹ xem thêm: Vitamin A có gây dị tật thai nhi không? Cách bổ sung KHOA HỌC
Câu 4: Tiêm vacxin covid 19 có gây dị tật thai nhi không?
Theo hướng dẫn của WHO về tiêm chủng Vacxin covid 19 không gây dị tật thai nhi. Theo hướng dẫn của Bộ y tế Việt Nam, phụ nữ mang thai có thể tiêm vacxin covid khi thai đã được từ 13 tuần trở lên và không gây dị tật.
Câu 5: Mẹ phải làm sao khi cần dùng thuốc khi mang thai?
Chuyên gia y tế thường khuyên phụ nữ tránh dùng thuốc khi mang thai, nếu có thể, đặc biệt là trong 3 tháng đầu. Vì đó là lúc các cơ quan của em bé hình thành, tiềm ẩn nhiều nguy cơ gây dị tật. Để đảm bảo an toàn nhất, mẹ nên tham khảo ý kiến bác sĩ, dược sĩ và đọc kỹ hướng dẫn sử dụng trước khi dùng.
Câu 6: Loại thuốc nào an toàn dành cho phụ nữ mang thai?
Không có loại thuốc nào có thể được coi là an toàn 100% khi sử dụng trong thai kỳ. Theo tổng hợp và nghiên cứu từ các chuyên gia, một số loại thuốc được đánh giá an toàn cao khi dùng cho phụ nữ mang thai như:
- Acetaminophen (chẳng hạn như Tylenol) để hạ sốt và giảm đau.
- Kháng sinh Penicillin, cephalosporin như cephalexin
- Một số loại thuốc dị ứng, bao gồm loratadine (chẳng hạn như Alavert và Claritin) và diphenhydramine (chẳng hạn như Benadryl).
- Các loại vitamin E, C,...
Câu 7: Nếu lỡ uống thuốc và lo lắng bị dị tật thai nhi phải làm sao?
Nếu đã lỡ uống thuốc trong thai kỳ, mẹ cần phải kiểm tra xem thuốc trị bệnh gì, có thuộc danh sách các loại gây dị tật thai nhi kể trên không và thông báo sớm với bác sĩ thăm khám thai định kỳ. Cùng với đó, mẹ cần đi kiểm tra sàng lọc thai nhi NIPT bằng công nghệ Illumina không xâm lấn để đảm bảo an toàn cho mẹ nhất.

Mẹ nên đi sàng lọc dị tật thai nhi định kỳ
Mẹ tham khảo trung tâm sàng lọc dị tật thai nhi GENTIS có độ chính xác >99% và trả kết quả nhanh chóng trong 5 ngày với các điểm nổi bật như:
- Công nghệ hiện đại, đạt tiêu chuẩn quốc tế: Công nghệ của NIPT Illumina GenEva thực hiện trên công nghệ Illumina - Mỹ, tại phòng xét nghiệm quốc tế phù hợp với tiêu chuẩn ISO 15189:2012. Nhờ đó, độ chính xác rất cao >99%, giảm tối đa rủi ro dương tính giả khiến mẹ bầu lo lắng, phải thực hiện các phương pháp sàng lọc nguy hiểm khác (chọc ối).
- An toàn, không tác động tới bào thai: Phương pháp NIPT Illumina chỉ lấy 1 ít máu của mẹ, không tác động đến bào thai như các phương pháp chọc ối, đặc biệt an toàn cho cả mẹ và bé, tránh rủi ro sảy thai, chảy máu,... cho mẹ bầu.
- Đội ngũ chuyên gia lâu năm giàu kinh nghiệm: Tất cả kết quả xét nghiệm tại GENTIS có sự tham vấn về mặt chuyên môn của các Nguyên Giám đốc Bệnh viện Phụ sản Trung Ương, Trưởng khoa di truyền học bệnh viện Huyết học truyền máu trung ương và nhiều đơn vị lớn trong nước, không chỉ đảm bảo kết quả chính xác, thao tác an toàn mà còn đưa lời khuyên tốt nhất cho mẹ bầu.
Như vậy, những thuốc gây dị tật thai nhi ở trên mẹ bầu không nên sử dụng trong thai kỳ, chỉ dùng khi có ý kiến của bác sĩ với lợi ích điều trị tốt hơn nguy cơ. Nếu chẳng may mẹ có uống phải các thuốc trên cũng đừng hoang mang, vì không phải cứ uống là gây dị tật. Mẹ bình tĩnh đi khám định kỳ để có thai kỳ khỏe mạnh, mẹ tròn con vuông nhé!
[content_more] => [meta_title] => Điểm mặt 15+ những loại thuốc gây dị tật thai nhi cần tránh [meta_description] => Bài viết này chuyên gia sẽ tổng hợp giúp mẹ tất tần tật những thuốc gây dị tật thai nhi và cách xử lý trong trường hợp mẹ bầu được kê sử dụng. [meta_keyword] => những loại thuốc gây dị tật thai nhi [thumbnail_alt] => những loại thuốc gây dị tật thai nhi [post_id] => 837 [category_id] => 15 ) [1] => stdClass Object ( [id] => 836 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2022/t2/bao-ve-trai-tim.jpg [album] => tin-tuc/2022/t2/bao-ve-trai-tim.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 0000-00-00 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-20 17:35:07 [updated_time] => 2022-05-09 13:19:43 [files] => [salary] => [time] => [created_by] => 64 [is_table_content] => 1 [language_code] => vi [slug] => di-tat-tim-bam-sinh-khi-mang-thai [title] => 5 thông tin quan trọng về Dị tật tim bẩm sinh khi mang thai [description] => Dị tật tim bẩm sinh là kết quả do tim hoặc các mạch máu nằm gần tim của thai nhi không phát triển bình thường. Theo thống kê, cứ 1000 em bé được sinh ra thì có 8 bé bị dị tật tim bẩm sinh. Vậy dị tật này có nguy hiểm không? Tại sao tỉ lệ mắc lại cao đến vậy? Mẹ bầu tìm hiểu rõ hơn trong bài viết dưới đây nhé! [content] =>1. Các loại dị tật tim bẩm sinh thường gặp
Hiện nay, có 4 loại dị tật tim bẩm sinh thường gặp nhất là: Dị tật tim tắc nghẽn, dị tật tim vách ngăn, hội chứng giảm sản tim trái và dị tật Ebstein. Mỗi loại có biểu hiện, mức độ nguy hiểm và khả năng chữa trị khác nhau.
1.1. Dị tật tim tắc nghẽn
Có 3 dạng dị tật tim tắc nghẽn thường gặp ở thai nhi:
Hẹp van động mạch chủ: Em bé được sinh ra với van động mạch chủ có một hoặc hai nắp van thay vì ba nắp van như bình thường. Do đó, tim phải làm việc nhiều hơn để bơm máu vào các động mạch của cơ thể. Điều này làm cho tâm thất trái giãn ra và gây tổn thương cơ tim.
- Trường hợp hẹp eo động mạch chủ nhẹ: Tim sẽ không phải làm việc quá sức nên trẻ dường như không có triệu chứng.
- Nếu hẹp eo động mạch chủ nặng: Bé có thể bị đau ngực, mệt mỏi bất thường, chóng mặt hoặc ngất xỉu. Khi đó, bác sĩ chỉ định phẫu thuật nong van tim bằng cách sử dụng ống thông có chứa một quả bóng, được đặt ngang qua van động mạch chủ. Bóng được bơm căng trong thời gian ngắn để làm giãn van tim.

Kỹ thuật nong van tim sử dụng ống thông có chứa một quả bóng, được đặt ngang qua van động mạch chủ. Bóng được bơm căng trong thời gian ngắn để làm giãn van tim.
Hẹp van động mạch phổi: Ở trẻ mắc dị tật hẹp van động mạch phổi, áp lực trong tâm thất phải cao hơn nhiều so với bình thường và tim phải làm việc nhiều hơn để bơm máu vào động mạch phổi. Điều này gây ra tổn thương cho cơ tim.
Biểu hiện của trẻ sơ sinh bị hẹp van động mạch phổi nặng là da tím tái. Có thể điều trị hẹp van động mạch phổi bằng cách nong van tim hoặc phẫu thuật tim ngay khi bé sinh ra.
Hẹp eo động mạch chủ: Ở trẻ bị hẹp eo động mạch chủ, tâm thất trái của tim phải làm việc nhiều hơn để bơm máu qua động mạch chủ bị thu hẹp, dẫn đến phì đại tâm thất trái.
- Hầu hết trẻ bị hẹp eo động mạch chủ nhẹ đều không có triệu chứng và có thể không được chẩn đoán cho đến khi trưởng thành.
- Trẻ sơ sinh bị hẹp eo động mạch chủ nghiêm trọng thường có triệu chứng ngay sau khi sinh: da nhợt nhạt, khó thở, khó cho ăn.
Phương pháp điều trị hẹp eo động mạch chủ cho trẻ là: thủ thuật nong mạch hoặc phẫu thuật. Các kỹ thuật này cần phải được thực hiện bởi bác sĩ có trình độ cao để đảm bảo an toàn cho trẻ.
1.2. Dị tật tim vách ngăn
3 dạng dị tật tim vách ngăn thường gặp ở thai nhi là:
Thông liên nhĩ: Mọi trẻ sinh ra đều có lỗ thông giữa các buồng tim phía trên. Sau khi sinh, lỗ thông thường đóng lại trong vòng vài tuần hoặc vài tháng. Trường hợp lỗ mở lớn hơn bình thường và không đóng lại sau khi sinh gọi là thông liên nhĩ. Lỗ thủng làm tăng lượng máu chảy qua phổi gây tổn thương các mạch máu trong phổi. Nếu lỗ mở lớn cần đóng lại bằng phẫu thuật tim hở hoặc thông tim.
Thông liên thất là lỗ khuyết tật ở vách ngăn cách các buồng dưới của tim, cho phép máu đi từ bên trái sang bên phải của tim. Sau đó, máu giàu oxy sẽ được bơm trở lại phổi thay vì đưa ra ngoài cơ thể, khiến tim phải làm việc nhiều hơn. Biểu hiện của trẻ là: thở nhanh hoặc khó thở, dễ mệt mỏi…Lỗ thông liên thất nhỏ có thể không gây ra các vấn đề nguy hại và sẽ tự đóng lại. Nếu lỗ lớn hơn có thể cần phẫu thuật sớm để ngăn ngừa các biến chứng.

Thông liên thất là lỗ khuyết tật ở vách ngăn cách các buồng dưới của tim, cho phép máu đi từ bên trái sang bên phải của tim.
Teo van ba lá là dị tật tim mà van ba lá không được hình thành. Dị tật tim bẩm sinh này làm giảm lưu lượng máu khiến trẻ thường xuyên khó thở, da xanh tím. Phẫu thuật là ưu tiên hàng đầu để khắc phục tình trạng teo van ba lá ở trẻ.
1.3. Dị tật tim bẩm sinh khác
Ngoài dị tật tim tắc nghẽn và dị tật tim vách ngắn, một số dị tật tim bẩm sinh khi mang thai khác có thể gặp là:
- Hội chứng giảm sản tim trái được hiểu là bên trái của tim bao gồm động mạch chủ, van động mạch chủ, tâm thất trái và van hai lá kém phát triển. Em bé có thể có biểu hiện xanh xao, thở nhanh và khó bú. Dị tật tim này thường gây tử vong trong vòng những ngày hoặc tháng đầu tiên của trẻ. Bé sẽ được cứu sống nếu phẫu thuật hoặc cấy ghép tim ngay từ khi sinh ra.
- Dị tật Ebstein là tình trạng van tim dị dạng, không đóng đúng cách khiến máu có thể bị rò rỉ trở lại từ các ngăn dưới lên trên ở phía bên phải của tim, khiến tim của bé hoạt động kém hiệu quả hơn. Trẻ có thể phải phẫu thuật nếu van tim rò rỉ nghiêm trọng đến mức suy tim hoặc tím tái.

Trẻ mắc dị tật Ebstein có thể phải phẫu thuật nếu van tim rò rỉ nghiêm trọng đến mức suy tim hoặc tím tái.
Xem thêm: 4 thông tin quan trọng về dị tật bẩm sinh về thận mà mẹ bầu cần biết
2. Tại sao thai nhi bị dị tật tim bẩm sinh?
Các nhà nghiên cứu không chắc chắn chính xác nguyên nhân gây ra hầu hết những dị tật tim bẩm sinh khi mang thai. Dị tật tim bẩm sinh có thể do bất thường nhiễm sắc thể (NST), hay gặp nhất là NST số 21, 13 và 18. Trong đó, đột biến cấu trúc NST số 21 là thường gặp nhất.

Cùng GENTIS tìm hiểu lí do thai nhi mắc các khiếm khuyết tim bẩm sinh.
Dưới đây, GENTIS liệt kê cho mẹ bầu những yếu tố tác động làm gia tăng khả năng thai nhi mắc dị tật tim bẩm sinh:
- Tiền sử gia đình và di truyền: Mẹ hoặc bố có thể truyền những bất thường về gen cho con. Các bất thường về di truyền xảy ra khi gen bị thiếu sót do đột biến hoặc thay đổi gây ra các khuyến khuyết tim bẩm sinh cho trẻ.
- Mẹ mắc bệnh tiểu đường: Mẹ bị tiểu đường trước khi mang bầu làm tăng khả năng bé mắc các khiếm khuyết về tim. Còn bệnh tiểu đường phát triển trong thời kỳ mang thai (tiểu đường thai kỳ) thường không làm tăng nguy cơ phát triển khuyết tật tim của em bé.
- Tác dụng phụ của một số loại thuốc: Một số loại thuốc mẹ dùng trong thời kỳ mang thai có thể gây dị tật tim bẩm sinh ở em bé. Ví dụ như thuốc trị mụn Isotretinoin, một số loại thuốc động kinh…
- Mẹ sử dụng các chất kích thích: rượu, thuốc lá, gây tác động xấu đến quá trình phát triển của bào thai, bé sinh ra dễ mắc các khiếm khuyết về tim.
- Mẹ mắc bệnh sởi (Rubella) khi mang thai có thể gây ra các vấn đề bất thường trong quá trình phát triển tim của em bé.
3. Phát hiện dị tật tim bẩm sinh ngay từ khi mang thai
Trong sáu tuần đầu tiên của thai kỳ, tim của thai nhi bắt đầu hình thành. Các mạch máu chính đến và đi từ tim cũng bắt đầu phát triển trong thời gian quan trọng này. Đây cũng là thời điểm các khuyết tật tim bẩm sinh có thể xảy ra. Vì thế, mẹ có thể phát hiện em bé bị dị tật tim thông qua siêu âm tim thai vào tuần thai thứ 18 - 24.
Lưu ý: Siêu âm có thể sử dụng để phát hiện dị tật tim bẩm sinh khi mang thai nhưng không phải tất cả các trường hợp đều có hiệu quả.

Siêu âm tim thai có thể phát hiện các khuyết tật tim bẩm sinh nhưng không phải tất cả các trường hợp.
4. Mẹ bầu được chẩn đoán dị tật tim bẩm sinh khi mang thai thì phải làm sao?
Đầu tiên, mẹ cần bình tĩnh và tiếp tục khám thai định kỳ theo chỉ định của bác sĩ bởi có nhiều sự thay đổi của thai nhi qua từng tuần tuổi. Nếu kết quả bé bị dị tật tim bẩm sinh, mẹ hãy lắng nghe lời khuyên của bác sĩ để có lựa chọn đúng đắn nhất.
5. Một số câu hỏi về dị tật tim bẩm sinh khi mang thai
Dưới đây là những câu hỏi thường gặp nhất khi thai nhi dị tật tim bẩm sinh, mẹ bầu theo dõi để hiểu hơn về tình trạng này nhé!
5.1. Dị tật tim bẩm sinh nguy hiểm như thế nào?
Như đã nói ở phần trước, mức độ nguy hiểm của dị tật tim bẩm sinh sẽ khác nhau tùy vào từng loại dị tật. Tuy nhiên nhìn chung tất cả các dị tật bẩm sinh ở tim đều có ảnh hưởng lớn đến sinh hoạt và sự phát triển của trẻ. Một số trong đó sẽ tác động nguy hiểm đến tính mạng. Chính vì vậy phát hiện sớm các vấn đề bất thường này là điều cực kỳ cần thiết cho cả mẹ và bé yêu.
5.2. Bệnh tim bẩm sinh sống được bao lâu?
Theo thống kê, người bị tim bẩm sinh có thể sống đến 75 tuổi (chênh lệch 4 tuổi so với người khỏe mạnh). Hiện nay, người bị bệnh tim bẩm sinh có tỷ lệ sống cao và thời gian sống lâu hơn là nhờ khoa học tiên tiến giúp phát hiện khuyết tật tim bẩm sinh sớm và chính xác hơn.

Tuổi sống trung bình của người mắc bệnh tim bẩm sinh là bao lâu?
5.3. Cách chăm sóc mẹ bầu có thai nhi bị tim bẩm sinh
Mẹ bầu có thai nhi bị tim bẩm sinh cần lưu ý:
- Bổ sung đầy đủ dinh dưỡng, đặc biệt chú trọng liều lượng Acid folic hàng ngày. Mẹ uống 400 microgam Axit folic mỗi ngày đã được chứng minh là có thể làm giảm các khuyết tật bẩm sinh ở não và tủy sống, đồng thời có thể giúp giảm nguy cơ dị tật tim cho thai nhi.
- Nói không với các chất kích thích độc hại, cụ thể là: thuốc lá, đồ uống có cồn… Bởi nhóm chất này tác động tiêu cực đến sức khỏe của em bé trong bụng mẹ.
- Thăm khám thai định kỳ, thường xuyên để nắm rõ những thay đổi trong từng tuần tuổi của em bé.
- Tiêm phòng đầy đủ: Trung tâm kiểm soát và phòng ngừa dịch bệnh (CDC) khuyến cáo mẹ bầu nên tiêm phòng vắc xin uốn ván để bảo vệ sức khỏe trẻ sau sinh.
5.4. Có phải trẻ sinh ra bị dị tật tim bẩm sinh đều cần phẫu thuật tim?
Không phải tất cả trẻ sinh ra bị dị tật tim bẩm sinh đều cần phẫu thuật tim. Ngoài phẫu thuật, trẻ có thể điều trị nội khoa hoặc tiến hành thủ thuật thông tim. Trong đó, điều trị nội khoa được áp dụng với những ca dị tật bẩm sinh tim nhẹ.

Không phải tất cả trẻ sinh ra bị dị tật tim bẩm sinh đều cần phẫu thuật tim. Trẻ có thể được điều trị nội khoa với những ca dị tật bẩm sinh tim nhẹ.
5.5. Trẻ bị dị tật tim bẩm sinh có thể chữa khỏi và khỏe mạnh như trẻ em khác không?
Theo chuyên gia, trên 95% các em bé bị tim bẩm sinh sau khi mổ đều có thể phát triển bình thường như các trẻ khác. Tuy nhiên, em bé cần được theo dõi định kỳ 6 - 12 tháng để dự phòng những biến chứng có thể liên quan đến các cuộc mổ trước đó.
5.6. Ngoài siêu âm, mẹ có nên sử dụng xét nghiệm khác không?
Ngoài siêu âm, mẹ nên sử dụng thêm các xét nghiệm khác. Bởi ngoài dị tật tim bẩm sinh, thai nhi cũng có nguy cơ mắc các dị tật khác do bất thường số lượng nhiễm sắc thể.
Chuyên gia khuyên mẹ bầu nên kết hợp sử dụng xét nghiệm NIPT Illumina (GenEva) để phát hiện nhiều dị tật bẩm sinh khác ngoài tim bẩm sinh, đảm bảo em bé sinh ra khỏe mạnh nhất.

GENTIS là đơn vị đầu tiên ở Việt Nam được nhận chứng nhận từ Illumina - tổ chức giải mã gen lớn nhất thế giới.
Vậy mẹ nên chọn xét nghiệm NIPT Illumina (GenEva) ở đâu? Hiện nay, GENTIS trở thành lựa chọn tin cậy nhất cho mẹ bầu vì:
- Công nghệ hiện đại, kết quả chính xác >99%: Phòng xét nghiệm tại GENTIS phù hợp với tiêu chuẩn ISO 15189:2012 do văn phòng quản lý chất lượng BOA cung cấp. Nhờ đó, kết quả xét nghiệm có độ chính xác cực cao, giúp mẹ bầu tránh được nguy cơ dương tính giả, vừa lo lắng, vừa phải thực hiện các phương pháp xét nghiệm có xâm lấn nguy hiểm đến sức khoẻ của mẹ bầu và thai nhi. Đặc biệt, kết quả xét nghiệm trả lời chính xác CÓ hoặc KHÔNG, rất rõ ràng cho mẹ bầu.
- An toàn: Xét nghiệm NIPT tại GENTIS chỉ lấy 7 - 10 ml máu tĩnh mạch của mẹ bầu nên giảm thiểu rủi ro sảy thai, sinh non như các phương pháp sàng lọc có xâm lấn khác như chọc ối.
- Thời gian trả kết quả nhanh, chỉ từ 5 ngày thực hiện, mẹ bầu không phải lo lắng, chờ đợi lâu.
- Đội ngũ chuyên gia lâu năm giàu kinh nghiệm: Toàn bộ quy trình xét nghiệm tại GENTIS được kiểm duyệt bởi những chuyên gia đầu ngành như Nguyên Giám đốc Bệnh viện Phụ sản Trung ương, Trưởng khoa di truyền học bệnh viện Huyết học truyền máu trung ương... đảm bảo yên tâm nhất cho mẹ bầu.
Trên đây là toàn bộ thông tin về dị tật bẩm sinh khi mang thai mà mẹ bầu cần nắm rõ. Nếu còn băn khoăn hoặc cần thêm thông tin về dịch vụ sàng lọc trước khi sinh NIPT của GENTIS, quý khách vui lòng kết nối với tổng đài 0988 00 2010 để được hỗ trợ nhanh chóng, kịp thời.
[content_more] => [meta_title] => 5 thông tin quan trọng về Dị tật tim bẩm sinh khi mang thai [meta_description] => Dị tật tim bẩm sinh khi mang thai là gì? Làm sao để phát hiện chính xác và mẹ nên làm gì khi thai nhi có nguy cơ dị tật? Thông tin từ chuyên gia tại đây! [meta_keyword] => Dị tật tim bẩm sinh khi mang thai [thumbnail_alt] => Dị tật tim bẩm sinh khi mang thai [post_id] => 836 [category_id] => 15 ) [2] => stdClass Object ( [id] => 835 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2022/t2/di-tat-vanh-tai-o-thai-nhi.jpg [album] => tin-tuc/2022/t2/di-tat-vanh-tai-o-thai-nhi.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2022-02-20 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-20 16:15:53 [updated_time] => 2022-05-09 13:16:10 [files] => [salary] => [time] => [created_by] => 64 [is_table_content] => 1 [language_code] => vi [slug] => nguyen-nhan-di-tat-vanh-tai-o-thai-nhi [title] => Nguyên nhân dị tật vành tai ở thai nhi và 4 điều mẹ bầu cần biết [description] => Dị tật vành tai ở thai nhi là những biến dạng tai như: tai mỏng, tai vểnh, tai cụp… chiếm 5% tổng số trường hợp trẻ sinh ra bị dị tật bẩm sinh. Vậy nguyên nhân nào dẫn đến tình trạng này? Bạn tìm hiểu thêm thông tin trong bài viết dưới đây để hiểu rõ nhất nhé! [content] =>1. 3 nguyên nhân gây dị tật vành tai ở thai nhi
Các chuyên gia gặp rất nhiều khó khăn để xác định được nguyên nhân chính xác của dị tật vành tai. Dưới đây là những yếu tố có liên quan đến dị tật vành tai thường gặp nhất.
1.1. Yếu tố di truyền
Cha mẹ hoặc người thân trong gia đình có tiền sử bị dị tật vành tai, mang gen bệnh không biểu hiện thì đều có thể truyền gen bệnh cho con.
Bên cạnh đó, việc kết hôn cận huyết cũng là nguyên nhân dẫn đến nhiều dị tật bẩm sinh ở thai nhi, đặc biệt là dị tật vành tai. Khi những người có cùng dòng máu trong phạm vi 3 đời kết hôn với nhau, gen lặn sẽ kết hợp làm tăng nguy cơ mắc dị tật ở con. Do đó, luật pháp Việt Nam hiện nay cấm kết hôn cận huyết để hạn chế số lượng người bị dị tật, khiếm khuyết trí tuệ trong xã hội.

Bé bị dị tật vành tai có thể do yếu tố di truyền từ cha mẹ và người thân trong gia đình.
1.2. Mẹ nhiễm virus cúm hoặc rubella trong 3 tháng đầu thai kỳ
Trong 3 tháng đầu thai kỳ, cơ thể mẹ bầu nhạy cảm hơn, dễ mắc các bệnh nhiễm trùng như nhiễm virus cúm hoặc rubella, làm tăng nguy cơ sinh con ra bị dị tật vành tai.
Tỷ lệ truyền virus từ mẹ sang con trong giai đoạn này lên đến 85%, ảnh hưởng xấu đến sự phát triển của các cơ quan, đặc biệt là vành tai con, khiến chúng biến dạng gây mất thẩm mỹ. Trong một vài trường hợp, nhiễm trùng còn có thể là nguyên nhân khiến đứa bé bị điếc bẩm sinh.

Rubella là căn bệnh nguy hiểm ảnh hưởng đến thai nhi.
1.3. Tác dụng phụ của thuốc
Trong quá trình mang thai, mẹ bầu thường được chỉ định sử dụng một số loại thuốc bổ như: vitamin, khoáng chất… tạo điều kiện tốt nhất cho sự phát triển của em bé. Tuy nhiên, việc dùng thuốc phải tuân thủ đúng hướng dẫn của bác sĩ, dược sĩ. Mẹ bầu không được tự ý mua thuốc, uống thuốc theo kinh nghiệm, ngưng thuốc khi chuyên gia chưa cho phép để tránh các tác dụng phụ nguy hiểm ảnh hưởng trực tiếp đến thai nhi.
Dưới đây là một số ví dụ dùng thuốc không phù hợp trong thời gian mang thai dẫn đến dị tật vành tai ở thai nhi:
- Thuốc Thalidomide: Thalidomide được sử dụng như một loại thuốc chống buồn nôn vào những năm 1960. Theo ghi chép, loại thuốc này là nguyên nhân hàng đầu gây ra dị tật bẩm sinh Phocomelia, khiến những đứa trẻ sinh ra có tai bất thường hoặc khiếm thính kèm theo nhiều triệu chứng khác như: cụt tay chân, biến dạng xương khớp, cột sống… Do những tác dụng phụ nguy hiểm như trên, thuốc Thalidomide đã bị thu hồi.
- Thuốc Isotretinoin: Isotretinoin là một dạng của vitamin A có tác dụng trị các bệnh ngoài da như mụn trứng cá. Theo nhiều nghiên cứu, loại thuốc này là nguyên nhân chính dẫn đến hội chứng Retinol ở thai nhi, làm biến dạng tai, khuôn mặt kèm theo những bất thường về trí tuệ, hệ thần kinh trung ương, tuyến giáp, tim mạch, thận…
Có thể mẹ quan tâm: Retinol gây dị tật thai nhi không? Thông tin quan trọng mẹ bầu “phải biết"

Mẹ bầu sử dụng thuốc không theo chỉ định của bác sĩ, dược sĩ có thể dẫn đến thai nhi bị dị tật vành tai.
Lưu ý: Việc xác định nguyên nhân gây ra dị tật vành tai ở thai nhi cũng như các loại dị tật bẩm sinh khác là cơ sở giúp mẹ phòng tránh và có giải pháp hạn chế dị tật trong lần mang thai tiếp theo, không phải cơ sở để đổ lỗi cho mẹ.
2. 4 yếu tố làm tăng nguy cơ dị tật vành tai ở thai nhi
Bên cạnh những nguyên nhân được nêu trên, dưới đây là 4 yếu tố đã được chứng minh làm tăng nguy cơ dị tật vành tai ở thai nhi:
2.1. Mẹ bầu mang thai khi tuổi đã cao
Khi người cha trên 50 tuổi hoặc mẹ trên 35 tuổi mang thai, chất lượng trứng, tinh trùng suy giảm. Lúc này, tỷ lệ nhiễm sắc thể ở trứng dính vào nhau cao hơn, là nguyên nhân khiến con bị dị tật vành tai và nhiều dị tật bẩm sinh khác làm chậm phát triển trí tuệ, nhận thức, khả năng vận động…
Theo thống kê, số phụ nữ trên 35 tuổi sinh con bị dị tật chiếm 1:400, khoảng 40 tuổi trở lên là 1:100, khoảng 45 tuổi trở lên chiếm tỷ lệ rất cao khoảng 1:30.
Ngoài ra, nhiều nghiên cứu đã chỉ ra nếu cha của thai nhi trên 40 tuổi, thai nhi có nguy cơ mắc chứng tự kỷ, suy yếu não, trí tuệ kém phát triển... cao gấp 6 lần so với những người cha sinh con trong độ tuổi 30.

Cha mẹ nhiều tuổi sinh con có nguy cơ cao bị dị tật vành tai và nhiều dị tật bẩm sinh khác.
2.2. Chế độ dinh dưỡng trong thai kỳ của mẹ
Chế độ dinh dưỡng đóng vai trò vô cùng quan trọng trong suốt quá trình sinh trưởng bình thường của thai nhi. Nếu mẹ ăn thiếu chất, các cơ quan của em bé có thể không được phát triển toàn diện dẫn đến dị tật vành tai và nhiều dị tật bẩm sinh khác.
Theo nghiên cứu, khi mang thai, người mẹ thường thiếu sắt gây thiếu máu do phải nuôi cả cơ thể mẹ và thai nhi. Nếu không khắc phục, thai nhi không được cung cấp đủ máu và dinh dưỡng dẫn đến dị tật vành tai, nhẹ cân, trí tuệ kém phát triển… Cơ thể mẹ có thể bị suy nhược, sinh non, nhiễm trùng hậu sản, băng huyết… Do đó, mẹ nên bổ sung đủ lượng sắt thông qua các thực phẩm hàng ngày như: thịt đỏ, rau bina, bông cải xanh, cá… hoặc các thực phẩm chức năng theo hướng dẫn của bác sĩ.

Mẹ bầu cung cấp đủ chất dinh dưỡng để thai nhi phát triển toàn diện và khỏe mạnh.
Bên cạnh đó, mẹ bầu thường không bổ sung đủ acid folic (vitamin B9) là nguyên nhân chính dẫn đến dị tật ống thần kinh, dị tật vành tai, tim, chi, hở hàm ếch… Vì vậy, mẹ chú ý tiêu thụ nhiều thực phẩm chứa acid folic như: các loại đậu đỗ (đỗ đỏ, đỗ đen, đỗ tương…), các loại rau xanh (súp lơ xanh, rau bina, cải bắp…), các loại trái cây (bơ, cam, quýt…), gan động vật… Ngoài ra, mẹ có thể dùng thực phẩm chức năng bổ sung acid folic theo hướng dẫn của chuyên gia.
2.3. Mẹ bị bệnh tiểu đường
Theo một số nghiên cứu, người mẹ đang mang thai bị tiểu đường thì con sinh ra có khả năng bị dị tật vành tai, chậm tăng trưởng, kém phát triển trí tuệ, mắc hội chứng suy hô hấp…
2.4. Mẹ tiếp xúc với hóa chất độc hại, sử dụng các chất kích thích
Các chất phóng xạ, hóa chất độc hại như: thuốc trừ sâu, chất tẩy rửa…, dùng chất kích thích như rượu, bia, thuốc lá… không chỉ ảnh hưởng xấu đến sức khỏe của mẹ mà còn làm tăng nguy cơ con sinh ra bị dị tật vành tai và nhiều loại dị tật bẩm sinh khác.
Sau khi được cơ thể mẹ hấp thụ, các chất độc hại qua máu và vào thai nhi. Chúng làm biến dạng hoặc phá vỡ các cấu trúc, chức năng tại những cơ quan chưa được hoàn thiện của bé. Đây cũng là nguyên nhân dẫn đến sảy thai, thai lưu, sinh non, khiến trẻ bị dị tật…

Mẹ uống rượu bia ảnh hưởng trực tiếp đến sự phát triển của thai nhi.
Xem thêm: 4 Nguyên nhân thai nhi dị tật Ống thần kinh & 6 yếu tố làm tăng nguy cơ
3. Thai nhi bị chẩn đoán dị tật thai nhi ở vành tai phải làm sao?
Đầu tiên, mẹ cần bình tĩnh xem mình đang thực hiện loại xét nghiệm nào, tỷ lệ chính xác là bao nhiêu vì có thể có sai lệch trong lần đầu tiên xét nghiệm.
Sau đó, mẹ tiếp tục duy trì khám thai định kỳ, nên lựa chọn xét nghiệm theo lời khuyên của bác sĩ để nhận được kết quả chính xác nhất. Nếu kết quả là thai nhi bị dị tật, mẹ nghe các tư vấn từ chuyên gia để đưa ra quyết định phù hợp.
Trong quá trình mang thai, mẹ cần lưu ý những vấn đề sau:
- Giữ tâm lý thoải mái trong suốt quá trình mang thai: Mẹ có thể nghe nhạc, đọc sách, tập yoga theo hướng dẫn của chuyên gia… để tinh thần luôn thoải mái.
- Đảm bảo môi trường sống an toàn: Mẹ không uống rượu bia, không hút thuốc lá, không làm việc ở hầm mỏ, hạn chế đến những khu vực bị ô nhiễm…
- Chế độ ăn uống khoa học: Mẹ bổ sung đủ chất dinh dưỡng, đặc biệt là acid folic để hạn chế các dị tật bẩm sinh ở thai nhi, điển hình là dị tật ống thần kinh.
- Chỉ sử dụng thuốc khi có chỉ định của bác sĩ: Mẹ không tự ý mua thuốc, uống thuốc theo kinh nghiệm, ngưng thuốc giữa chừng khi chưa có sự đồng ý của bác sĩ để tránh tác dụng phụ ảnh hưởng xấu đến thai nhi.

Đọc sách là cách cải thiện tâm trạng của mẹ trong thời gian mang thai.
4. Xét nghiệm NIPT - Phương pháp sàng lọc trước sinh hiệu quả
Xét nghiệm NIPT là phương pháp sàng lọc trước sinh không xâm lấn với độ chính xác >99%. Với hệ thống thiết bị, phần mềm phân tích từ hãng công nghệ Illumina của Mỹ, NIPT giúp phát hiện các rối loạn nhiễm sắc thể như thừa, thiếu, mất đoạn, chuyển đoạn. Đây là nguyên nhân gây nên nhiều dị tật bẩm sinh ở thai nhi như: hội chứng Down, hội chứng Patau, dị tật ống thần kinh… Các dị tật này ảnh hưởng trực tiếp đến nhận thức, trí tuệ và có thể gây ra các dị tật ở vành tai, dị tật ở mắt,... của bé.
Dựa vào kết quả sàng lọc NIPT, bác sĩ sẽ đưa ra những lời khuyên giúp gia đình có định hướng chăm sóc thai nhi phù hợp nhất.

Trung tâm Xét nghiệm Di truyền Quốc tế GENTIS.
Địa chỉ uy tín nhất để mẹ thực hiện sàng lọc NIPT là GENTIS. Với dịch vụ xét nghiệm NIPT Illumina, GENTIS đã giúp hàng trăm gia đình và bà mẹ cảm thấy yên tâm hơn trong thời gian mang thai. 5 ưu điểm nổi bật nhất tại GENTIS có thể kể đến như:
- Trang thiết bị hiện đại, độ chính xác >99%: Phòng xét nghiệm tại GENTIS đạt tiêu chuẩn ISO 15189:2012, tương đương với các phòng xét nghiệm tại Mỹ. Ngoài ra, GENTIS còn có hệ thống máy giải trình tự gen NextSeq 550 của Mỹ - một trong những máy giải trình tự gen hiện đại nhất ở Việt Nam hiện nay với độ chính xác cao và có thể phát hiện cả những dị tật mang tính chất di truyền. Nhờ đó, độ chính xác của kết quả sàng lọc rất cao, >99%.
- Được tư vấn bởi những chuyên gia giàu kinh nghiệm: Quá trình thực hiện xét nghiệm, đưa ra kết quả chẩn đoán và tư vấn cho mẹ bầu đều được thực hiện bởi chuyên gia đầu ngành như các phó viện trưởng, trưởng khoa bệnh viện trung ương và nhiều đơn vị khám chữa bệnh lớn trong nước.
- Xét nghiệm được thực hiện an toàn, không xâm lấn: Khi thực hiện phương pháp NIPT, bác sĩ chỉ lấy 10ml máu tĩnh mạch của mẹ, không đau, không ảnh hưởng đến sức khỏe thai nhi, không có nguy cơ sảy thai, nhiễm trùng…
- Thời gian cho kết quả nhanh: Mẹ nhận được kết quả chỉ sau từ 5 ngày thực hiện xét nghiệm NIPT tùy thuộc vào gói dịch vụ.
- Hỗ trợ thu mẫu tận nơi: Mẹ bầu có nhu cầu sàng lọc trước sinh có thể trực tiếp xét nghiệm tại GENTIS hoặc gọi 0988.00.2010 để GENTIS hỗ trợ lấy mẫu tận nơi. Hiện nay, GENTIS có hơn 40 điểm thu mẫu, thực hiện thu mẫu tại các tỉnh thành trên khắp cả nước.
Bài viết trên đây đã giúp mẹ bầu hiểu rõ về nguyên nhân dị tật vành tai ở thai nhi và biết cách xử trí khi thai nhi bị chẩn đoán là dị tật vành tai. Nếu còn băn khoăn, mẹ bầu liên hệ hotline 0988.00.2010 để được chuyên gia tư vấn nhanh chóng, chính xác nhé!
[content_more] => [meta_title] => Nguyên nhân dị tật vành tai ở thai nhi và 4 điều mẹ bầu cần biết [meta_description] => Nguyên nhân dị tật vành tai ở thai nhi là gì? Làm sao để phòng tránh và xử lý khi thai nhi mắc dị tật vành tai? Giải đáp có ngay tại đây! [meta_keyword] => Nguyên nhân dị tật vành tai ở thai nhi [thumbnail_alt] => Nguyên nhân dị tật vành tai ở thai nhi [post_id] => 835 [category_id] => 15 ) [3] => stdClass Object ( [id] => 834 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2022/t2/di-tat-mat-o-thai-nhi.jpg [album] => tin-tuc/2022/t2/di-tat-mat-o-thai-nhi.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2022-02-20 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-20 15:21:44 [updated_time] => 2022-05-09 11:45:14 [files] => [salary] => [time] => [created_by] => 64 [is_table_content] => 1 [language_code] => vi [slug] => di-tat-mat-o-thai-nhi [title] => 4 Dị tật mắt ở thai nhi thường gặp và cách phát hiện chính xác [description] => Dị tật mắt ở thai nhi sẽ khiến bé sinh ra có thể không có mắt, mắt biến dạng hoặc phát triển không hoàn chỉnh. Dị tật này có thể ảnh hưởng đến thị lực, thường đi kèm theo nhiều rối loạn khác trong cơ thể và chậm phát triển trí tuệ. Bài viết dưới đây đưa ra những thông tin giúp mẹ bầu hiểu rõ về 4 dị tật mắt thường gặp ở thai nhi và cách phát hiện chính xác. [content] =>1. 4 loại dị tật mắt ở thai nhi thường gặp nhất
Dưới đây là những thông tin cơ bản về 4 loại dị tật mắt ở thai nhi thường gặp nhất:
1.1. Bệnh viễn kính (đôi mắt cách xa)
Bệnh viễn kính được xác định bằng khoảng cách giữa hai vị trí trung tâm của đồng tử. Tình trạng này có thể xảy ra khi bé mắc một số dị tật bẩm sinh như: loạn sản xương sọ, hội chứng Aarskog, loạn sản trán mũi…

Bệnh nhân mắc nhiều dị tật trên khuôn mặt như: hai mắt cách xa nhau, sống mũi phẳng, cằm thụt vào…
1.2. Hypotelorism (đôi mắt gần nhau)
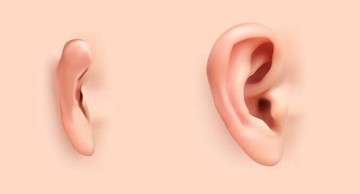
Khi mắc Hypotelorism, biểu hiện đặc trưng bên ngoài là giảm khoảng cách nối giữa 2 đồng tử. Số trẻ sơ sinh mắc dị tật này chiếm tỷ lệ khoảng 1:20 000.
Hypotelorism thường liên quan đến rối loạn di truyền nhiễm sắc thể, chủ yếu ở nhiễm sắc thể số 13 với tỷ lệ lên đến 50% tổng số ca bệnh. Ngoài ra, Hypotelorism còn có thể xuất hiện kèm với hội chứng Meckel Gruber - một dị tật di truyền theo gen lặn, gồm tam chứng: thoát vị não vùng chẩm, thận đa năng và tật dư ngón.

Mắt của người bình thường (ảnh dưới) và mắt người bị dị tật Hypotelorism (ảnh trên).
1.3. Microphthalmia (tật mắt nhỏ)
Khi mắc dị tật mắt Microphthalmia, một trong hai hoặc cả hai nhãn cầu bị nhỏ bất thường. Trong một số trường hợp, nhãn cầu bị mất hoàn toàn. Thai nhi mắc tật mắt nhỏ cũng có thể kèm theo các bất thường khác về mắt, điển hình là đục thủy tinh thể, gây ra những biến chứng nguy hiểm như: nhược thị, bệnh lý màng mạch, glaucoma góc đóng.
Microphthalmia thường liên quan đến rối loạn nhiễm sắc thể di truyền. Ngoài ra, dị tật mắt ở thai nhi này còn có thể bắt nguồn từ các yếu tố môi trường ảnh hưởng đến sự phát triển của thai nhi như: thiếu hụt một số vitamin trong thời kỳ mang thai, nhiễm bức xạ, nhiễm trùng (ví dụ: rubella)...
Số trẻ sơ sinh mắc dị tật này chiếm tỷ lệ khoảng 1:10 000.

Bé có một bên nhãn cầu nhỏ bất thường.
1.4. Anophthalmia (bệnh thiếu mắt)
Khi bị tật thiếu mắt, đứa bé sẽ mất hoàn toàn nhãn cầu. Tình trạng này có thể bắt nguồn từ đột biến gen (ví dụ: BMP4, SOX2, OTX2…), dị tật nhiễm sắc thể.
Dị tật thiếu mắt tương đối hiếm với tỷ lệ khoảng 1:100 000 trẻ sơ sinh. Khi mắc tật này, đứa bé vĩnh viễn không nhìn thấy ánh sáng.

Bé không có cả hai bên mắt khi mắc dị tật Anophthalmia.
Xem thêm: Dị tật tật bẩm sinh là gì? 7 nguyên nhân và cách phòng ngừa
2. Dị tật mắt ở thai nhi có nguy hiểm không?
Dị tật mắt ở thai nhi là tình trạng nguy hiểm. Những em bé mắc các dị tật ở mắt thường có những khiếm khuyết về tầm nhìn và cả về mặt nhận thức từ nhẹ đến trung bình. Tuy vậy, sự phát triển các kỹ năng xã hội và trí tuệ sẽ khác nhau tùy thuộc vào tình trạng và môi trường sống, giáo dục của bé.
Khi bị dị tật ở mắt, trẻ có thể mắc thêm một số bệnh lý khác như:
- Đục thủy tinh thể: Thủy tinh thể là mô bên trong mắt giúp tập trung ánh sáng đi vào mắt của bạn, Tương tự như một chiếc thấu kính. Đục thủy tinh thể có thể xảy ra ở một hoặc cả hai mắt, đôi khi gây ra các vấn đề về thị lực hoặc dẫn đến mù lòa.
- Colombia: Đây là dị tật bẩm sinh ở mắt hoặc mí mắt, do thiếu mô trong một hoặc nhiều cấu trúc mắt bao gồm: võng mạc, giác mạc, mống mắt, đĩa quang, màng đệm, thần kinh tinh thể… Colombia có thể xuất hiện ở một hoặc cả hai mắt, đôi khi gây ra vấn đề về thị lực.

Số trẻ bị đục thủy tinh thể ngày càng tăng cao.
3. 6 trường hợp có nguy cơ cao mắc dị tật mắt ở thai nhi
Thai nhi có nguy cơ cao mắc dị tật mắt do một số nguyên nhân như sau:
- Di truyền: Di truyền là yếu tố hàng đầu dẫn đến các dị tật ở thai nhi, đặc biệt là dị tật mắt. Cha mẹ mang gen bệnh có biểu hiện hoặc không có biểu hiện, người thân trong gia đình có tiền sử mắc dị tật thì khả năng cao gen bệnh sẽ truyền sang đứa bé. Ngoài ra, việc kết hôn cận huyết là nguyên nhân khiến những gen lặn kết hợp với nhau, làm tăng nguy cơ dị tật ở thai nhi.
- Sử dụng thuốc không đúng cách khi mang thai: Trong quá trình mang thai, người mẹ tự ý sử dụng thuốc không theo chỉ dẫn của bác sĩ có thể gây ra tác dụng phụ ảnh hưởng xấu đến em bé. Một số loại thuốc nguy hiểm có khả năng khiến thai nhi bị dị tật mắt như: Isotretinoin (một dạng của vitamin A thường dùng để trị mụn trứng cá), Thalidomide (thuốc chống buồn nôn), Cocain…
- Tiếp xúc với chất phóng xạ, hóa chất độc hại: Chất phóng xạ, các loại hóa chất như: nước tẩy rửa, thuốc trừ sâu, chất bảo quản… làm rối loạn cấu trúc gen trong quá trình phát triển của thai nhi, dẫn đến dị tật.
- Nhiễm trùng: Mẹ bầu bị nhiễm trùng nặng trong quá trình mang thai như mắc bệnh Rubella, cúm, viêm gan siêu virus… có thể ảnh hưởng trực tiếp đến sức khỏe thai nhi, làm tăng nguy cơ con sinh ra bị dị tật.
- Mẹ nghiện rượu, chất kích thích: Mẹ uống nhiều rượu bia hoặc hút thuốc lá, đặc biệt trong 3 tháng đầu thai kỳ, ngăn cản sự phát triển của các cơ quan chưa hoàn thiện bao gồm dây thần kinh và các mô ở mắt, gây dị tật.
- Mẹ bị bệnh tiểu đường: Theo nhiều nghiên cứu, mẹ bị tiểu đường trong quá trình mang thai thì con sinh ra có khả năng bị dị tật mắt, chậm phát triển trí tuệ, chậm tăng trưởng, mắc hội chứng suy hô hấp…

Mẹ bầu hút thuốc lá ảnh hưởng xấu đến thai nhi.
Có thể mẹ sẽ quan tâm: Dị tật thai nhi xuất hiện khi nào? 3 Thời điểm phát hiện QUAN TRỌNG
4. Cách chẩn đoán dị tật mắt ở thai nhi chính xác nhất
Dưới đây là một số phương pháp được dùng phổ biến nhất để chẩn đoán thai nhi bị dị tật ở mắt:
- Siêu âm: Bác sĩ sử dụng sóng siêu âm và chiếu hình ảnh thai nhi lên màn hình máy tính, quan sát và đưa ra những chẩn đoán ban đầu về sự phát triển của thai nhi. Nếu có những dấu hiệu bất thường, bác sĩ sẽ đề xuất thực hiện những xét nghiệm khác như xét nghiệm máu để đưa ra kết quả chính xác bé có mắc dị tật hay không.
- Chụp cắt lớp vi tính (CT scan): Chụp cắt lớp vi tính đưa ra hình ảnh với độ phân giải cao. Tuy nhiên, phương pháp này sử dụng tia X với cường độ thấp. Nếu mẹ bầu chụp cắt lớp vi tính quá nhiều lần có thể ảnh hưởng xấu đến thai nhi. Do đó, chỉ trong trường hợp thật sự cần thiết do bác sĩ đề xuất, mẹ bầu mới được thực hiện phương pháp này.
- Xét nghiệm di truyền ADN: Khi cha mẹ hoặc người thân trong gia đình có tiền sử mắc các dị tật hoặc bệnh về mắt, bác sĩ thực hiện xét nghiệm để kiểm tra gen hoặc nhiễm sắc thể của đứa bé.
- Xét nghiệm sàng lọc dị tật thai nhi không xâm lấn NIPT: Xét nghiệm NIPT là phương pháp sàng lọc trước sinh không xâm lấn giúp phát hiện những bất thường số lượng nhiễm sắc thể trong thai nhi. Từ đó, NIPT xác định được nhiều dị tật bẩm sinh khác nhau như: hội chứng Down, hội chứng Patau, hội chứng Edwards, dị tật ống thần kinh… Đây là những dị tật ảnh hưởng trực tiếp đến nhận thức, trí tuệ, khả năng vận động của bé, có thể gây ra các dị tật ở mắt như đôi mắt cách xa nhau, mắt xếch, mí mắt lộn lên, nếp gấp da phủ trong mí mắt… NIPT có thể thực hiện khi thai nhi được 10 tuần tuổi, giúp cha mẹ phát hiện dị tật sớm, có nhiều thời gian hơn để đưa ra quyết định chính xác nhất.
Mẹ có thể thực hiện xét nghiệm NIPT Illumina (GenEva) tại GENTIS - đơn vị đầu tiên ở Việt Nam được nhận chứng nhận từ Illumina - Tổ chức giải mã gen lớn nhất thế giới để đảm bảo độ an toàn, chính xác cao nhất.

Trung tâm xét nghiệm di truyền Quốc tế GENTIS.
Chọn xét nghiệm NIPT Illumina (GenEva) tại GENTIS có các ưu điểm như sau:
- Cơ sở vật chất hiện đại đạt tiêu chuẩn quốc tế: GENTIS thực hiện trên công nghệ Illumina - Mỹ, với phòng xét nghiệm đạt tiêu chuẩn ISO 15189:2012, mang lại kết quả chính xác, nhanh chóng, hạn chế rủi ro như khi gửi mẫu ra nước ngoài.
- Xét nghiệm không xâm lấn, an toàn với mẹ và bé: Phương pháp xét nghiệm NIPT chỉ lấy 10ml máu tĩnh mạch của mẹ nên an toàn với mẹ và thai nhi, không dẫn đến rủi ro (ví dụ: sảy thai, nhiễm trùng, ảnh hưởng tim thai…) như những xét nghiệm xâm lấn thông thường.
- Độ chính xác cao: Độ chính xác của NIPT lên đến >99%, đặc biệt là với dị tật mắt ở thai nhi nhờ công nghệ NIPT Illumina GenEva.
- Thời gian trả kết quả nhanh: Mẹ nhận được kết quả chỉ sau từ 5 ngày thực hiện xét nghiệm NIPT.
- Đội ngũ chuyên gia lâu năm giàu kinh nghiệm: Toàn bộ quá trình thực hiện xét nghiệm, đưa ra chẩn đoán tại GENTIS đều được kiểm duyệt bởi những chuyên gia đầu ngành trong lĩnh vực di truyền và sản khoa như: phó Viện trưởng viện Khoa học Hình sự, Trưởng khoa di truyền học bệnh viện Huyết học truyền máu trung ương...
- Hỗ trợ thu mẫu tận nơi: Các bậc phụ huynh có nhu cầu sàng lọc trước sinh có thể trực tiếp xét nghiệm tại GENTIS hoặc gọi 0988.00.2010 để GENTIS hỗ trợ lấy mẫu tận nơi. Hiện nay, GENTIS có hơn 40 điểm thu mẫu, thực hiện thu mẫu tại các tỉnh thành trên khắp cả nước.
5. Cần làm gì khi bé được chẩn đoán có dị tật bẩm sinh ở mắt?
Khi có kết quả chẩn đoán thai nhi bị dị tật bẩm sinh ở mắt, mẹ cần bình tĩnh xem mình đang thực hiện loại xét nghiệm nào, tỷ lệ chính xác là bao nhiêu vì có thể có sai lệch trong lần đầu tiên xét nghiệm.
Mẹ duy trì khám thai định kỳ, nên lựa chọn xét nghiệm không xâm lấn NIPT trong lần khám tiếp theo để nhận được chẩn đoán chính xác nhất. Nếu kết quả là thai nhi bị dị tật, mẹ nghe các tư vấn từ chuyên gia để đưa ra quyết định phù hợp.
Một số vấn đề mẹ cần lưu ý trong quá trình mang thai:
- Giữ tinh thần thoải mái: Khi mẹ căng thẳng, mệt mỏi, tuyến thượng thận sản sinh nhiều hormone cản trở vai trò hòa hợp tế bào phô môi của thai nhi. Do đó, mẹ luôn giữ tinh thần thoải mái bằng cách đọc sách, nghe nhạc, tập yoga theo hướng dẫn của chuyên gia…
- Không dùng chất kích thích: Như đã nói ở trên, mẹ bầu dùng chất kích thích là một trong những nguyên nhân khiến em bé bị dị tật. Vì vậy, mẹ không hút thuốc lá, uống rượu bia… trong thời gian mang thai.
- Chế độ ăn uống khoa học: Mẹ bổ sung đủ chất dinh dưỡng, đặc biệt là acid folic để hạn chế các dị tật bẩm sinh ở thai nhi, điển hình là dị tật ống thần kinh.
- Chỉ sử dụng thuốc khi có chỉ định của bác sĩ: Mẹ không tự ý mua thuốc, uống thuốc theo kinh nghiệm, ngưng thuốc giữa chừng khi chưa có sự đồng ý của bác sĩ để tránh tác dụng phụ ảnh hưởng xấu đến thai nhi.
- Khám thai định kỳ: Đây là cách giúp phát hiện sớm những bất thường của thai nhi để đưa ra phương pháp can thiệp kịp thời.

Mẹ khám thai định kỳ để theo dõi quá trình phát triển của con.
Để được tư vấn miễn phí về dị tật mắt ở thai nhi hoặc có nhu cầu sử dụng dịch vụ sàng lọc trước sinh NIPT và các dịch vụ khác của GENTIS, quý khách vui lòng trực tiếp đến GENTIS hoặc liên hệ hotline 0988 00 2010.
[content_more] => [meta_title] => 4 Dị tật mắt ở thai nhi thường gặp và cách phát hiện chính xác [meta_description] => Dị tật mắt ở thai nhi có thể khiến bé không có mắt, mắt biến dạng hoặc không hoàn chỉnh. Tìm hiểu chi tiết dấu hiệu và cách phát hiện tại đây! [meta_keyword] => dị tật mắt ở thai nhi [thumbnail_alt] => dị tật mắt ở thai nhi [post_id] => 834 [category_id] => 15 ) [4] => stdClass Object ( [id] => 832 [id_crawler] => [category_product] => NULL [thumbnail] => dich-vu/adn/snp.jpg [album] => [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2022-02-17 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-17 11:28:49 [updated_time] => 2022-02-17 17:47:47 [files] => [salary] => [time] => [created_by] => 63 [is_table_content] => 0 [language_code] => vi [slug] => ung-dung-snps-trong-giam-dinh-adn [title] => Ứng dụng SNPs trong Giám định ADN [description] => Giám định ADN đã ra đời vào giữa những năm 80 của thế kỷ XX, mang lại nhiều lợi ích cho con người và xã hội. Vậy SNPs là gì và tính ứng dụng của nó trong Giám định ADN như thế nào? Cùng tìm hiểu bài viết này từ Đại tá Hà Quốc Khanh - Nguyên Giám đốc Trung tâm Giám định ADN (Viện khoa học hình sự) - Cố vấn khoa học cấp cao GENTIS. [content] =>
Công nghệ ADN là một trong những lĩnh vực khoa học mũi nhọn của thế kỷ XXI, đã có bước phát triển rất nhanh chóng, mang lại nhiều lợi ích cho con người và xã hội. Trong số những đối tượng được hưởng lợi từ lĩnh vực khoa học công nghệ này phải kể đến ngành điều tra tội phạm. Bởi lẽ nhiều vụ án quan trọng tưởng như bế tắc, nhưng với một dấu vết nhỏ có nguồn gốc từ cơ thể người, các giám định viên cũng có thể tìm ra được ai là người đã để lại dấu vết đó. Đây chính là lĩnh vực giám định ADN.
Giám định ADN đã ra đời vào giữa những năm 80 của thế kỷ XX bởi phát hiện ra tính đặc trưng cá thể người trong cấu trúc phân tử ADN của Sir Alex Jeffreys và phát minh ra phản ứng nhân bội ADN của Kary Mullis. Ngay từ khi ra đời, công nghệ ADN đã phục vụ có hiệu quả cho công tác điều tra tội phạm, chính vì vậy thuật ngữ Forensic DNA (tạm dịch là ADN hình sự) đã ra đời và tồn tại đến ngày nay. Kể từ đó đến nay lĩnh vực giám định ADN ngày càng phát triển và hoàn thiện cả về trang thiết bị và quy trình công nghệ nhằm đáp ứng có hiệu quả cao nhất cho công tác đấu tranh và phòng chống tội phạm cũng như các yêu cầu của của công dân.
Giám định ADN là dựa vào tính đặc trưng cá thể và các nguyên lý di truyền của phân tử ADN thông qua việc phân tích tính đa hình của chúng về chiều dài của các đoạn lặp VNTRs (Variable Number of Tandem Repeat), STRs (Short Tandem Repeat) và đa hình về trình tự của các đơn nucleotide SNPs (Single Nucleotide Polymorphism). Giám định ADN dựa trên tính đa hình của các đoạn lặp ngắn STRs được coi là “tiêu chuẩn vàng” vì tính vượt trội của nó. Tuy nhiên phân tử ADN trong dấu vết hay mẫu vật xét nghiệm không phải khi nào cũng tồn tại ở dạng nguyên vẹn bởi các tác động của yếu tố ngoại cảnh hay bởi sự tồn tại của chính nó. Do vậy, phân tích các SNPs là một giải pháp hữu hiệu trong các trường hợp như vậy khi cần xác định cá thể hay quan hệ huyết thống.

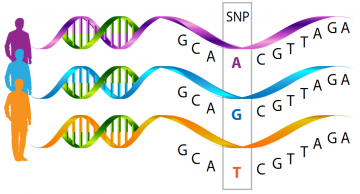
Vậy SNPs (còn gọi là SNIP) là gì? SNPs xảy ra do sự biến đổi trong trình tự phân tử ADN của các nucleotide A, G, T và C ở một điểm nhất định. Mỗi cơ thể có nhiều SNPs khác nhau tạo nên một kiểu ADN đặc trưng cho cá thể đó. Chẳng hạn, trình tự ADN của một cá thể nào đó là AGTCCCGT, nhưng ở cá thể khác lại là AGTCACGT. Như vậy tại vị trí thứ 5 đã có sự thay đổi và khác nhau ở vị trí này, do đó được gọi là SNP. SNPs tồn tại trong genome, nằm ngoài vùng mã hóa. Các nhà khoa học đã xác định được hàng triệu SNP khác nhau; các SNPs chỉ có 2 alen tạo nên 6 kiểu tổ hợp: A/G, C/ T, A/T, C/G, T/G, A/C. Tỷ lệ đột biến của SNP thấp, khoảng 1/100 000 000.
Ngay từ năm 1989 đã có những nghiên cứu về SNP, đến những năm trở lại đây SNPs đã được ứng dụng khá phổ biến trong truy nguyên cá thể, xác định quan hệ huyết thống, xác định một số đặc điểm kiểu hình và nguồn gốc chủng tộc. Ưu điểm nổi trội của SNPs là phân tích được nhiều các đặc điểm (marker) khác nhau, mỗi cá thể có nhiều SNPs khác nhau đã tạo nên tính đặc trưng cho cá thể đó. Có đến 85% - 90% các biến thể trình tự ADN người thuộc SNP; đây được coi là nguồn nguyên liệu rất phong phú dùng cho xác định quan hệ huyết thống và truy nguyên cá thể. Kích thước các SNPs thường nhỏ (100 cặp bazơ) nên có lợi thế trong việc phân tích các mẫu ít nhiều đã bị biến tính, đứt gẫy. Mặt khác, khi phân tích các SNPs sẽ không có hiện tượng nhiễu (stutter) và cần ít lượng ADN đầu vào.
Tuy nhiên, do SNPs có ít alen ở mỗi locus gen nên tính đa hình không cao do đó phải sử dụng nhiều đặc điểm (marker). Theo tính toán của các nhà khoa học, khi phân tích khoảng 50 SNP thì độ tin cậy đạt tương đương với hệ CODIS (13 locus STR) của Mỹ. Số lượng SNPs cần thiết để phân tích trong thực tế rất dao động vì nó phụ thuộc vào tần xuất alen của mỗi quần thể khác nhau. Vì vậy, hiện nay phần lớn các phòng thí nghiệm đều phân tích từ 50 đến 100 SNP. Nếu phân tích 90 SNP thì độ tin cậy đạt gần như tuyệt đối. Để phân tích các SNPs, các hãng đã chế tạo các bộ Kit chuyên dụng và phân tích trên máy giải trình tự gen thế hệ mới (NGS). Việc phân tích và biện luận kết quả đều dựa trên quy luật di truyền Mendel và di truyền quần thể Hardy – Weinberg; cơ sở tính độ tin cậy dựa vào tần xuất alen của các SNPs trong quần thể.
Trong những năm gần đây GENTIS là một đơn vị xét nghiệm đã nghiên cứu và ứng dụng thành công SNP trong xác định quan hệ huyết thống không xâm lấn, mở ra một hướng đi mới trong xác định huyết thống và cá thể tại Việt Nam.
Ví dụ sau đây mô tả khái quát về phương pháp phân tích SNP:
- Xác định quan hệ huyết thống:
|
SNP Locus
|
rs 1005533 |
rs 10092491 |
rs 1015250 |
rs 1024116 |
rs 1028528 |
rs 1031825 |
rs 1048710 |
rs 10495407 |
rs 1058083 |
rs 10773760 |
|
Mẫu bố |
GA |
CC |
GG |
GA |
GG |
AC |
GC |
GA |
AG |
GG |
|
Mẫu con |
GA |
TC |
GG |
GG |
GG |
AA |
GG |
AA |
AG |
AG |
Căn cứ vào kết quả trong bảng cho thấy giữa mẫu của bố và con đều cho nhận đầy đủ 10 SNP ở các SNP kể trên. Do đó người bố này không được loại trừ là bố đẻ của đứa trẻ. Để khẳng định là bố đẻ thì cần phải phân tích thêm các SNPs và tính độ tin cậy PI.
- Truy nguyên cá thể:
|
SNP Locus
|
rs 1005533 |
rs 10092491 |
rs 1015250 |
rs 1024116 |
rs 1028528 |
rs 1031825 |
rs 1048710 |
rs 10495407 |
rs 1058083 |
rs 10773760 |
|
Dấu vết hiện trường |
GA
|
TC |
GG |
GG |
AG |
AC |
CC |
GA |
GG |
AA |
|
Mẫu đối tượng |
GA |
TC |
GG |
AA |
CC |
GC |
GA |
GA |
AG |
GG |
Với kết quả trong bảng cho thấy dấu vết ở hiện trường và mẫu thu của đối tượng khác nhau ở 6 SNP, do đó đối tượng không phải là người đã để lại dấu vết ở hiện trường vụ án.
Xin minh họa cụ thể một vụ việc trong xác định quan hệ huyết thống được giải quyết bằng phân tích các SNPs.
- Phân tích 24 autosomal STR:
|
Locus |
Mẹ |
Con |
Bố |
Locus |
Mẹ |
Con |
Bố |
|
D8S1179 |
15/15 |
10/15 |
10/13 |
D18S51 |
13/16 |
16/19 |
13/15 |
|
D21S11 |
30/31 |
29/31 |
31/32.2 |
D5S818 |
11/13 |
11/13 |
11/12 |
|
D7S820 |
11/11 |
11/11 |
11/12 |
FGA |
23/24 |
24/25 |
23/23 |
|
CSF1PO |
11/12 |
12/12 |
10/11 |
Penta D |
9/11 |
11/11 |
12/13 |
|
D3S1358 |
16/17 |
16/16 |
14/15 |
Penta E |
14/17 |
12/17 |
11/14 |
|
TH01 |
9/9 |
9/9 |
9/9 |
D12S391 |
18/22 |
18/22 |
19/21 |
|
D13S317 |
10/11 |
11/12 |
8/11 |
D6S474 |
14/18 |
17/18 |
14/14 |
|
D16S539 |
9/11 |
11/12 |
13/13 |
D22S1045 |
15/17 |
15/16 |
17/17 |
|
D2S1338 |
19/23 |
19/23 |
20/23 |
D10S1248 |
13/13 |
12/13 |
14/17 |
|
D19S433 |
14/15.2 |
13.2/15.2 |
13.2/14 |
D2S441 |
11.3/12 |
11.3/14 |
10/12 |
|
vWA |
17/19 |
17/18 |
17/18 |
D5S2500 |
17/17 |
17/18 |
14/18 |
|
TPOX |
8/8 |
8/11 |
8/11 |
D8S1132 |
19/19 |
19/22 |
19/20 |
Từ kết quả trên, người bố giả định đã được loại trừ không phải là bố đẻ; còn người mẹ giả định không được loại trừ vì đã cho nhận đầy đủ các alen của 24 locus STR giữa mẹ và con. Tuy nhiên người mẹ này lại kiên quyết phản đối không thừa nhận đó là con của mình. Trước tình huống như vậy các nhà chuyên môn đã phải sử dụng phân tích nhiều bộ kit khác nhau và một trong đó là phân tích SNP. Cụ thể là:
|
SNP |
rs 1358856 |
rs 1410059 |
rs 1478829
|
rs 1523537 |
rs 1554472 |
rs 1821380 |
rs 2073383 |
rs 214955 |
rs 2272998 |
rs 2503107 |
rs 2567608 |
rs 279844 |
|
Mẹ |
A |
C |
T |
CT |
T |
CG |
CT |
G |
CG |
A |
A |
AT |
|
Con |
A |
CT |
AT |
T |
T |
G |
C |
A |
CG |
AC |
AG |
A |
|
SNP
|
rs 560681 |
rs 6444724 |
rs 6591147 |
rs 6811238 |
rs 7205345 |
rs 7229946 |
rs 740598 |
rs 7520386 |
rs 7704770 |
rs 985492 |
rs 987640 |
Rs 9951171 |
|
Mẹ |
AG |
CT |
CT |
GT |
CG |
G |
G |
AG |
A |
C |
T |
G |
|
Con |
AG |
CT |
CT |
G |
CG |
A |
G |
A |
A |
T |
T |
A |
Với kết quả phân tích SNP đã chỉ ra rằng người mẹ này cũng không phải là mẹ đẻ của cháu bé vì đã được loại trừ ở 4 locus SNP. Vậy tại sao lại như vậy? Qua quá trình xác minh của cơ quan chức năng cùng với việc phân tích mẫu ADN của các đối tượng nghi vấn khác đã xác định được là: cháu bé này là đứa con bị bỏ rơi, không có người nhận và được đặt trước cửa nhà một gia đình có bà mẹ kể trên để vu oan. Sau đó bà mẹ này đã trình báo lên cơ quan chức năng và yêu cầu được giám định ADN của những người nghi có liên quan. Cuối cùng đã xác định được bà mẹ đẻ của cháu bé chính là em gái của người bố đẻ của cháu bé (tức loạn luân giữa anh trai/em gái).
Trường hợp giữa 2 người ngẫu nhiên mà có thể cho nhận alen ở tất cả 24 locus autosomal STR là rất hiếm nhưng không phải là không có như trường hợp vừa nêu trên. Do vậy cần phải có nhiều bộ kit và các phương pháp phân tích khác nhau để tránh sai sót.
Đại tá Hà Quốc Khanh
.jpg)

Retinol là hoạt chất được nhiều mẹ biết đến với hiệu quả điều trị mụn trứng cá, ngừa lão hóa da. Tuy nhiên, retinol có gây dị tật thai nhi không? Mẹ theo dõi bài viết để được giải đáp nhé!
1. Retinol là gì? Retinol có gây dị tật thai nhi không?
Hiểu đúng về retinol sẽ giúp mẹ bầu biết cách sử dụng hợp lý, tránh ảnh hưởng đến sức khỏe thai kỳ.
1.1. Retinol là gì?
Retinol là chất được tổng hợp từ vitamin A với các dạng bào chế: viên uống, dạng kem và gel bôi lên da.
Sở dĩ, Retinol được ứng dụng trong làm đẹp bởi nó có tác dụng:
- Điều trị mụn trứng cá: Một nghiên cứu năm 2017 [1] đã chỉ ra, Retinol đem lại hiệu quả trong việc điều trị mụn trứng cá nhờ ức chế sản xuất bã nhờn, giảm hoạt động của tuyến dầu trên da.
- Ngăn ngừa lão hóa da: Một nghiên cứu năm 2015 [2] đã phát hiện ra retinol có khả năng ức chế các enzym phân hủy collagen, từ đó giúp tăng tổng hợp collagen. Điều này giúp giảm nếp nhăn, làm chậm quá trình lão hóa của da.
- Cải thiện sắc tố da: Retinol có tác dụng tẩy tế bào chết trên bề mặt da, đồng thời kích thích sản sinh các tế bào mới giúp cải thiện tông màu da, mang lại làn da tươi sáng.
1.2. Retinol có gây dị tật thai nhi không?
Hiện tại chưa có kết luận chính xác retinol gây dị tật thai nhi. Tuy nhiên, theo phân loại của FDA (Cơ quan quản lý Thực phẩm và Thuốc Hoa Kỳ), retinol được xếp là có nguy cơ gây dị tật thai nhi loại C, nghĩa là được chứng minh rằng không an toàn cho mẹ bầu và em bé.

Dựa trên phân loại của FDA, retinol được xếp là có nguy cơ gây dị tật thai nhi loại C, nghĩa là được chứng minh rằng không an toàn cho mẹ bầu và em bé.
Theo trang thông tin về thuốc đáng tin cậy EMC [3], liều lượng lớn vitamin A (vượt quá 10.000IU) đã được phát hiện là có thể gây quái thai nếu dùng trong ba tháng đầu của thai kỳ. Các chuyên gia đã chỉ ra rằng, mẹ sử dụng retinol trong lúc mang bầu thì có 18% đến 28% nguy cơ khuyết tật bẩm sinh xảy ra ở thai nhi [4]. Các loại dị tật thai nhi do retinol gây ra là:
1 - Dị tật sọ não: Một số trẻ sơ sinh có biểu hiện bất thường trong cấu trúc khuôn mặt khi mẹ sử dụng retinol trong thời kỳ mang thai. Ví dụ: trẻ sinh ra với tai nhỏ, thấp với ống tai hẹp hoặc thậm chí thiếu tai hoàn toàn hay liệt một số dây thần kinh mặt…
2 - Dị tật tim: Mẹ sử dụng retinol khi mang thai khiến con có nguy cơ mắc các bất thường tiềm ẩn về tim mạch như:
- Dị tật thông liên thất là lỗ hở bất thường xảy ra ở vách ngăn tâm thất. Nếu lỗ thông liên thất nhỏ, lỗ có thể tự đóng lại mà không cần điều trị gì. Trường hợp lỗ quá lớn, tim không bơm máu hiệu quả, dẫn đến trẻ thở nhanh bất thường, thở khò khè.
- Tứ chứng Fallot (bốn bất thường đồng thời của tim và các mạch chính) gây ra bệnh tim tím tái hiếm gặp ở trẻ sơ sinh. Biểu hiện của bệnh là da và niêm mạc (môi và lưỡi) của trẻ đổi màu hơi xanh bất thường xảy ra do lượng oxy lưu thông trong máu thấp.
- Hội chứng tim trái giảm sản là sự kém phát triển nghiêm trọng của phần bên trái của tim bao gồm: động mạch chủ, tâm thất trái, van động mạch chủ, van hai lá.
3 - Dị tật hệ thần kinh trung ương: Mẹ bầu dùng retinol khi mang thai có thể gây ra các bất thường trong hệ thần kinh trung ương của thai nhi. Ví dụ như tật đầu nhỏ. Đây là tình trạng chu vi đầu của trẻ sơ sinh nhỏ hơn bình thường, có thể dẫn đến các khuyết tật về trí tuệ cho trẻ sau này

Retinol có thể gây ra các bất thường trong hệ thần kinh trung ương của thai nhi. Ví dụ như dị tật thai nhi đầu nhỏ - tình trạng chu vi đầu của trẻ sơ sinh nhỏ hơn bình thường.
4 - Các loại dị tật khác: Các bất thường khác có thể bao gồm bất thường về thận, tuyến cận giáp, tuyến ức (tuyến chính của hệ bạch huyết - nơi tạo ra các tế bào bạch cầu cần thiết để bảo vệ cơ thể khỏi bị nhiễm trùng). Theo một nghiên cứu đăng tải trên Thư viện Y khoa Hoa Kỳ [5] đăng tải trên Thư viện Y khoa Hoa Kỳ, mẹ dùng retinol trong khi mang thai thì trẻ sinh ra có thể bị dị dạng xương, ảnh hưởng đến tay, chân và cột sống của bé.
Mặc dù retinol đem lại hiệu quả tốt trong việc điều trị mụn trứng cá nhưng nó tiềm ẩn nhiều nguy cơ gây dị tật thai nhi. Những rủi ro đối với thai nhi có thể nghiêm trọng và kéo dài cả cuộc đời bé. Do đó, tốt nhất là mẹ không nên sử dụng retinol, đặc biệt là trong 3 tháng đầu của thai kỳ. Mẹ hãy theo dõi tiếp bài viết để tìm ra các giải pháp an toàn thay thế retinol nhé!
2. Mẹ nên sử dụng sản phẩm gì thay thế retinol trong thai kỳ?
Retinol không được khuyến cáo sử dụng cho phụ nữ đang mang thai. Dưới đây GENTIS cung cấp cho mẹ các lựa chọn khác thay thế retinol trong thai kỳ, mẹ tham khảo:
1 - Vitamin C: Theo một nghiên cứu được công bố trên tạp chí khoa học, vitamin C đóng vai trò quan trọng trong việc sản xuất collagen - một loại protein có trong da giúp tái tạo cấu trúc và tăng độ đàn hồi cho da [6]. Điều này tương tự với cơ chế của retinol. Ngoài ra, vitamin C là một chất chống oxy hóa, chống lại các gốc tự do, bảo vệ các tế bào da khỏi bị hư hại giúp ngăn ngừa lão hóa da.
2 - Acid glycolic là một axit alpha-hydroxy (AHA) hoạt động trên da như một chất tẩy tế bào chết nhẹ nhàng. Ngoài ra, Acid glycolic còn kích thích sản xuất collagen, điều trị và ngăn ngừa mụn trứng cá (nhưng ở mức độ thấp hơn retinol). Dựa trên một báo cáo về độ an toàn của axit glycolic, việc sử dụng axit glycolic tại chỗ trong thời kỳ mang thai không quá lo ngại vì chỉ một lượng tối thiểu axit glycolic được hấp thụ toàn thân [7].
3 - Niacinamide còn được gọi là vitamin B3, bôi tại chỗ làm dịu da, bảo vệ da khỏi tác hại của ánh nắng mặt trời. Một nghiên cứu đã chứng minh niacinamide có tác dụng chống viêm da, được sử dụng để điều trị các tình trạng da như mẩn đỏ, mụn trứng cá… Niacinamide có lợi ích cho da tương tự như retinol mà không gây kích ứng [8].

Niacinamide hay còn gọi là vitamin B3 được chứng minh là có tác dụng chống viêm da, ứng dụng điều trị mụn trứng cá, thay thế cho retinol trong thai kỳ.
4 - Axit hyaluronic có tác dụng tăng cường hydrat hóa, giữ cho làn da đủ độ ẩm và ngậm nước từ bên trong. Theo một bài nghiên cứu được đăng tải lên Thư viện Y khoa Quốc gia Hoa Kỳ, axit hyaluronic là một phân tử quan trọng giúp ngăn ngừa lão hóa da, hạn chế tình trạng da teo và nhăn nheo [9]. Axit hyaluronic được các chuyên gia đánh giá là một chất an toàn cho mẹ bầu.

Axit hyaluronic được các chuyên gia đánh giá là một chất an toàn cho mẹ bầu.
5 - Ceramides có vai trò phục hồi lớp lipid bị mất đi, chống lại các dấu hiệu lão hóa da, teo da, da bị mất nước dẫn đến da khô, da bị viêm và có nguy cơ mắc các bệnh viêm da như: bệnh trứng cá đỏ, mụn trứng cá…Như vậy, mẹ bầu có thể dùng Ceramides để thay thế Retinol trong việc điều trị mụn trứng cá.
Như vậy, để giảm thiểu nguy cơ thai nhi mắc các dị tật bẩm sinh ngay từ trong bụng mẹ, mẹ hãy lựa chọn các giải pháp an toàn như: vitamin C, axit glycolic, niacinamide, axit hyaluronic, ceramides…để thay thế cho retinol.
3. Giải đáp thắc mắc về retinol gây dị tật thai nhi
Sau đây, GENTIS sẽ giải đáp những câu hỏi của mẹ bầu về retinol gây dị tật thai nhi:
3.1. Lỡ dùng retinol khi mang thai có sao không?
Có rất nhiều mẹ lo lắng: Lỡ dùng retinol khi mang thai có sao không?
Điều này còn phụ thuộc vào liều lượng retinol mẹ dùng hàng ngày và cơ địa của từng bé. Trước tiên mẹ cần giữ tâm lý bình tĩnh, mẹ hãy dừng ngay các sản phẩm có chứa retinol. Mẹ nên đi thăm khám để được các bác sĩ tư vấn, kiểm tra và đánh giá nguy cơ dị tật thai nhi. Khi mẹ lỡ dùng retinol trong khi mang bầu thì việc sàng lọc dị tật đúng định kỳ là vô cùng cần thiết.
3.2. Đang dùng retinol mà có thai phải làm sao?
Đối với trường hợp mẹ đang dùng retinol mà phát hiện mình có thai thì đầu tiên mẹ cần ngưng sử dụng retinol và thay thế bằng các sản phẩm khác an toàn hơn đã được GENTIS chia sẻ ở mục 2 của bài viết này.
Mẹ cũng không nên lo lắng quá vì nếu sử dụng liều thấp dưới 10.000IU vitamin A mỗi ngày thì không gây ảnh hưởng nhiều đến em bé. Nhưng nếu mẹ sử dụng liều cao vượt quá 10.000IU vitamin A mỗi ngày thì có khoảng 18% đến 28% khả năng thai nhi mắc khiếm khuyết bẩm sinh. Khi đó, mẹ nên đi khám sàng lọc để phát hiện sớm nếu có.

Nếu mẹ đang dùng retinol mà phát hiện mình có thai thì mẹ cần ngưng sử dụng retinol và thay thế bằng các sản phẩm an toàn hơn. Mẹ nên đi khám sàng lọc để phát hiện sớm.
Xem thêm: Vitamin A có gây dị tật thai nhi không?
3.3 Ngừng dùng Retinol bao lâu trước khi mang thai?
Với câu hỏi “Ngừng dùng retinol bao lâu trước khi mang thai?”, GENTIS giải đáp cho mẹ như sau: Retinol gây dị tật thai nhi tùy thuộc vào liều lượng và thời điểm sử dụng. Nguy cơ retinol gây dị tật thai nhi tăng cao đối với 60 ngày đầu tiên sau khi thụ thai. Do đó, mẹ nên ngừng retinol ít nhất 1 tháng trước khi quyết định mang thai, để đảm bảo retinol được đào thải hoàn toàn ra khỏi cơ thể trước khi thụ thai.
Như vậy, qua bài viết trên mẹ đã được giải đáp: Retinol gây dị tật thai nhi không? Mẹ sử dụng retinol trong thời kỳ mang thai có thể gây ra nhiều tác động xấu đến phôi thai đang phát triển, dẫn đến các dị tật không mong muốn. Ngoài retinol, còn rất nhiều yếu tố khác có nguy cơ gây dị tật thai nhi. Do đó, mẹ cần kiểm tra và sàng lọc đúng định kỳ để kịp thời phát hiện. Mẹ hãy liên hệ hotline 0988 00 2010 để được tư vấn tận tình về các dịch vụ sàng lọc trước sinh của GENTIS.
[content_more] => [meta_title] => Retinol gây dị tật thai nhi không? Thông tin quan trọng mẹ bầu “phải biết" [meta_description] => Retinol gây dị tật thai nhi không? Những lưu ý quan trọng cho mẹ bầu và phụ nữ có ý định mang thai khi đã lỡ dùng retinol là gì? [meta_keyword] => retinol gây dị tật thai nhi [thumbnail_alt] => Retinol gây dị tật thai nhi không [post_id] => 831 [category_id] => 15 ) [6] => stdClass Object ( [id] => 830 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2022/t2/vitamin-a-gay-di-tat-thai-nhi.jpg [album] => tin-tuc/2022/t2/vitamin-a-gay-di-tat-thai-nhi.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 0000-00-00 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-13 00:17:13 [updated_time] => 2022-05-09 13:26:33 [files] => [salary] => [time] => [created_by] => 64 [is_table_content] => 1 [language_code] => vi [slug] => vitamin-a-co-gay-di-tat-thai-nhi-khong [title] => Vitamin A có gây dị tật thai nhi không? Cách bổ sung KHOA HỌC [description] => Vitamin A gây dị tật thai nhi chỉ khi mẹ bầu dùng quá liều. Nếu mẹ bổ sung vitamin A đúng cách, vitamin A vừa giúp thai nhi phát triển tốt hơn, vừa ngăn ngừa được các bệnh về thị giác và không ảnh hưởng đến sức khỏe của cả 2 mẹ con. Để hiểu hơn về vitamin A tác động thế nào đến thai nhi và cách sử dụng, mẹ theo dõi bài viết sau nhé! [content] =>
Vitamin A gây dị tật thai nhi khi mẹ lạm dụng quá liều
1. Hiểu đúng về mối quan hệ giữa vitamin A và dị tật thai nhi
Vitamin A là chất cần thiết trong việc duy trì sức khỏe cho cả thai nhi và mẹ bầu:
- Với mẹ bầu: Vitamin A giúp tăng cường sức đề kháng, ngăn ngừa nguy cơ nhiễm trùng, giúp sáng mắt
- Với thai nhi: Vitamin A có tác dụng tăng cường phát triển của bào thai như hệ xương, thị giác
Theo nghiên cứu được đăng tải trên tạp chí Pubmed, mẹ bầu sử dụng vitamin A với hàm lượng lớn trên 10.000 mcg/ ngày có nguy cơ gây dị tật sọ não, mào tinh,...

Vitamin chỉ gây dị tật khi mẹ bầu sử dụng với liều lượng vượt ngưỡng cho phép
2. Các dị tật thai nhi có thể gặp nếu mẹ thừa vitamin A
Dựa theo dữ liệu nghiên cứu trên động vật và khảo sát trên phụ nữ mang thai cho thấy các loại dị tật do thừa vitamin A như:
- Hở hàm ếch, hở vòm miệng: Các dị tật xung quanh miệng ảnh hưởng đến thẩm mỹ, khả năng nói của trẻ
- Não úng thủy: Mất cân bằng sự hình thành và hấp thu dịch não tủy.
- Những dị tật về tim: Trẻ dễ bị hở van tim, thiếu vách ngăn,...
- Khả năng sinh sản: Trẻ giảm hoặc mất khả năng sinh sản khi chào đời như dị tật tinh trùng, không có tử cung,...
- Rối loạn thị giác: Trẻ bị quáng gà, mắt kém, mù mắt bẩm sinh.

Thừa vitamin A gây hở hàm ếch
3. Phát hiện và điều trị thừa vitamin A
Vậy làm thế nào để mẹ bầu biết mình thừa vitamin? Cách xử lý ra sao cho khoa học? Mẹ kéo xuống để tham khảo tư vấn của chuyên gia dưới đây!
3.1. Dấu hiệu
Thừa vitamin A thường có triệu chứng rụng tóc, nứt môi, khô da, yếu xương, đau đầu dữ dội, giảm thị lực. Ngoài ra, mẹ bầu còn có thể gặp biến chứng tăng áp lực trong hộp sọ.
Khi bị ngộ độc Vitamin A, mẹ dễ bị đau đầu, hôn mê, gãy xương, nôn mửa dữ dội.

Mẹ bầu đau đầu, rụng tóc, giảm thị lực,... là các dấu hiệu cảnh báo thừa vitamin A
3.2. Điều trị
Hầu hết mẹ bầu sẽ khỏi các triệu chứng khi được áp dụng các cách chăm sóc sau:
- Ngừng sử dụng vitamin A: Mẹ dừng sử dụng các loại viên uống bổ sung vitamin A.
- Hạn chế ăn các thực phẩm giàu vitamin A: Mẹ bầu không nên ăn các thực phẩm như gan động vật, dầu cá, cà rốt, khoai,...
- Thăm khám tại bệnh viện: Nếu mẹ có dấu hiệu ngộ độc vitamin A hoặc sau 1 - 2 tuần nhưng không hết các triệu chứng thừa vitamin A, mẹ cần đi tới gặp bác sĩ để được xử lý kịp thời, chính xác nhất.
4. Hướng dẫn cách bổ sung vitamin A đúng cách cho mẹ bầu
Bổ sung vitamin A cho mẹ bầu là cần thiết để ngăn ngừa bệnh liên quan đến thị giác, giúp cho thai nhi phát triển tốt hơn. Tuy nhiên, việc lạm dụng có thể gây dị tật thai nhi. Vậy bổ sung thế nào an toàn cho mẹ, tốt cho thai nhi. Mẹ tham khảo thêm tư vấn của chuyên gia bên dưới đây!
4.1. Liều lượng
Phụ nữ có thai chỉ nên dùng 800 mcg vitamin A/ngày (1 IU = 0.3 mcg). Nếu mẹ sử dụng với hàm lượng cao hơn dẫn đến dư thừa dễ gây dị tật thai nhi.
4.2. Cách bổ sung
Có 2 cách để bổ sung vitamin A:
- Từ viên tổng hợp: Mẹ chỉ nên bổ sung tối đa 800 mcg vitamin A/ ngày và lựa chọn sản phẩm uy tín, được các cơ quan y tế cấp phép lưu hành để đảm bảo an toàn cho cả mẹ bầu và thai nhi.
- Từ thực phẩm: Trong thực phẩm vitamin A thường tồn tại dưới dạng tiền chất caroten. Các thực phẩm giàu vitamin A như: Gan bò, khoai lang, cải xoăn, cà rốt,... Mẹ tham khảo thêm bảng sau!
|
Tên thực phẩm |
Hàm lượng vitamin A |
|
Gan bò |
Khoảng 7000 cmg trong 100g gan bò |
|
Khoai lang |
Khoảng 1403 mcg vitamin A trong 1 củ khoai lang nướng 300 gam. |
|
Cà rốt |
Khoảng 6000 mcg vitamin A trong nửa củ cà rốt |
Với mẹ bầu thiếu vitamin A, cách an toàn nhất vẫn là bổ sung vitamin A bằng thực phẩm tự nhiên giàu beta-carotene như cam vàng sẫm, cà rốt, khoai lang, cải bó xôi, dưa đỏ và cải xoăn.

Vitamin A có nhiều trong các thực phẩm màu đỏ, vàng sẫm như cà rốt, lòng đỏ trứng, gan bò,...
4.3. Thời gian mẹ bầu nên bổ sung vitamin A
Mẹ bầu chỉ bổ sung vitamin A khi được chẩn đoán thiếu vitamin này. Mẹ nên uống theo hướng dẫn của bác sĩ, tốt nhất là uống sau ăn vì Vitamin A tan nhiều trong chất béo.
Mẹ không tự ý bổ sung tùy ý vì vitamin A có nhiều trong một số thực phẩm ăn hàng ngày như khoai lang, cà rốt, các loại thịt,...
4.4. Lưu ý khi bổ sung vitamin A
Vitamin A có thể gây tương tác với các loại thuốc làm giảm hấp thu hoặc tăng tác dụng của các loại thuốc như:
- Neomycin, cholestyramin, parafin lỏng
- Isotretinoin
Lúc này, mẹ bầu có thể bị mất tác dụng điều trị bệnh của các loại thuốc trên hoặc bị ngộ độc thuốc dẫn tới hôn mê, nôn mửa, tiêu chảy hoặc chết thai.

Mẹ tránh sử dụng đồng thời vitamin A và các loại thuốc isotretinoin
Vì vậy, mẹ cần thông báo với bác sĩ các loại thuốc mình đang sử dụng, tránh dùng cùng lúc các loại thuốc trên cùng với vitamin A.
5. Giải đáp thắc mắc khi mẹ bầu mang thai uống vitamin A
Phần dưới đây, chuyên gia sẽ giải đáp một số thắc mắc mẹ bầu thường hay gặp phải trong thai kỳ khi sử dụng vitamin A. Mẹ theo dõi để có thêm kiến thức bổ ích.
5.1. Lỡ uống vitamin A liều cao trước khi mang thai có sao không?
Mẹ lỡ uống vitamin A liều cao trước khi mang thai có nguy cơ gây dị tật vì loại vitamin này được dự trữ rất lâu trong cơ thể. Do đó kể khi mẹ bổ sung vitamin A vượt ngưỡng khuyến cáo trước khi mang thai, chúng tồn dư lại trong cơ thể và vẫn có khả năng ảnh hưởng khi thai nhi hình thành.
Tuy nhiên, mẹ không nên quá lo lắng vì nguy cơ gây dị tật trong trường hợp này là rất nhỏ. Để đảm bảo an toàn nhất, mẹ cần hạn chế ăn nhiều các thực phẩm giàu vitamin A, đồng thời mẹ nên đi khám sàng lọc định kỳ để kịp thời phát hiện dị tật thai nhi.

Mẹ bầu nên đi khám sàng lọc định kỳ để kịp thời phát hiện dị tật thai nhi
5.2. Mẹ bầu nên sàng lọc trước sinh theo phương pháp nào?
Có nhiều phương pháp sàng lọc hoặc chẩn đoán dị tật trước sinh như: Siêu âm, sinh thiết gai rau, chọc hút nước ối, chọc hút cuống rốn, phương pháp NIPT (xét nghiệm DNA tự do trong máu mẹ).
Chuyên gia khuyên mẹ nên sử dụng phương pháp NIPT vì độ chính xác >99%, không xâm lấn, an toàn cho cả thai nhi và mẹ bầu. Đặc biệt, phương pháp sàng lọc có thể phát hiện nhiều loại dị tật bẩm sinh như: Hội chứng Down, hội chứng Patau, hội chứng Turner,...
Ngoài ra, mẹ cần tìm địa chỉ khám sàng lọc dị tật thai nhi trước sinh ở địa chỉ uy tín như GENTIS với các ưu điểm như:
- Công nghệ hiện đại, đạt tiêu chuẩn quốc tế: Công nghệ của NIPT Illumina GenEva thực hiện trên công nghệ Illumina - Mỹ, tại phòng xét nghiệm quốc tế phù hợp với tiêu chuẩn ISO 15189:2012, cho kết quả xét nghiệm chính xác >99%.
- An toàn, không tác động tới bào thai: Phương pháp NIPT Illumina chỉ lấy 1 ít máu của mẹ, không tác động đến bào thai như các phương pháp chọc ối khác, đặc biệt an toàn cho cả mẹ và bé.
- Đội ngũ chuyên gia lâu năm giàu kinh nghiệm: Tất cả kết quả xét nghiệm tại GENTIS có sự tham vấn về mặt chuyên môn của Nguyên Giám đốc Bệnh viện Phụ sản Trung Ương, Trưởng khoa di truyền học bệnh viện Huyết học truyền máu trung ương và nhiều đơn vị lớn trong nước, không chỉ đảm bảo kết quả chính xác, thao tác an toàn mà còn đưa lời khuyên tốt nhất cho mẹ bầu.
5.3. Không bổ sung vitamin A có sao không?
Không bổ sung vitamin A có sao hay không phụ thuộc vào tình trạng của từng mẹ bầu. Mẹ nên bổ sung khi có các dấu hiệu thiếu vitamin A như mắt mờ, da khô, mắt khô, xuất hiện mụn trứng cá. Mẹ bầu thiếu vitamin A có thể gây bệnh liên quan tới mắt, thiếu máu, chậm phát triển thai nhi. Vì vậy lúc này, mẹ cần đi thăm khám bác sĩ để được đo nồng độ vitamin A trong máu và chẩn đoán chính xác nhất.
Với mẹ không thiếu vitamin A, mẹ không cần bổ sung vì hàng ngày mẹ vẫn hấp thu loại vitamin này qua thức ăn hàng ngày.
Vitamin A rất cần thiết cho sự phát triển của thai nhi, đặc biệt là khả năng thị lực. Tuy nhiên, khi mẹ sử dụng với hàm lượng cao vượt ngưỡng cho phép vitamin A sẽ gây dị tật thai nhi. Vì vậy, mẹ cần chú ý cẩn thận khi bổ sung loại vitamin này cả trước và trong thai kỳ nhé!
[content_more] => [meta_title] => Vitamin A có gây dị tật thai nhi không? Dùng sao cho đúng? [meta_description] => Vitamin A gây dị tật thai nhi chỉ khi mẹ bầu dùng quá liều. Mẹ bổ sung vitamin A đúng cách giúp thai nhi phát triển tốt hơn và ngăn ngừa được các bệnh về thị giác. [meta_keyword] => vitamin a gây dị tật thai nhi [thumbnail_alt] => vitamin a gây dị tật thai nhi [post_id] => 830 [category_id] => 15 ) [7] => stdClass Object ( [id] => 829 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2022/t2/di-tat-bam-sinh-ve-than.jpg [album] => tin-tuc/2022/t2/di-tat-bam-sinh-ve-than.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 0000-00-00 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2022-02-12 23:52:12 [updated_time] => 2022-05-09 13:18:47 [files] => [salary] => [time] => [created_by] => 64 [is_table_content] => 1 [language_code] => vi [slug] => di-tat-bam-sinh-ve-than [title] => 4 thông tin quan trọng về dị tật bẩm sinh về thận mà mẹ bầu cần biết [description] => Dị tật bẩm sinh về thận chiếm 20 - 30% tổng các dị tật bẩm sinh. Nguyên nhân là do những bất thường về giải phẫu và sinh lí của phôi thai thận dẫn đến một loạt các khiếm khuyết trong thận. Mẹ bầu hãy cùng GENTIS tìm hiểu những thông tin quan trọng về dị tật bẩm sinh thận ở thai nhi qua bài viết dưới đây nhé! [content] =>
Mẹ bầu cùng tìm hiểu những thông tin quan trọng về dị tật bẩm sinh thận ở thai nhi qua bài viết dưới đây nhé!
1. 6 loại dị tật bẩm sinh về thận dễ gặp nhất
1.1. Loạn sản thận
Loạn sản thận là tình trạng các cấu trúc bên trong của một hoặc cả hai thận của em bé không phát triển bình thường.
Thai nhi mắc dị tật loạn sản thận có chữa khỏi được không?
- Trường hợp thai nhi bị loạn sản một bên thận thì thường không cần điều trị. Nhưng nếu loạn sản lan rộng, gây rối loạn chức năng thận thì phải điều trị bằng cách thay thế thận.
- Nếu thai nhi bị chẩn đoán loạn sản cả hai bên thận thì bé có thể không sống sót trong thai kỳ. Nếu thai nhi sống sót, em bé sinh ra có thể phải lọc máu hoặc ghép thận sớm trong đời.

Thai nhi bị chẩn đoán loạn sản cả hai bên thận có thể không sống sót trong thai kỳ.
1.2. Bất sản thận
Bất sản thận là một bất thường thận bẩm sinh khiến trẻ sinh ra thiếu một hoặc cả hai bên thận.
- Tỷ lệ em bé sinh ra thiếu một bên thận là 1 trẻ trên 1000 ca sinh. Trẻ cần điều trị tăng huyết áp kéo dài suốt đời.
- Trường hợp bé thiếu 2 bên thận hiếm xảy ra hơn, cụ thể là 1/3000 trẻ. Trẻ thường tử vong sau khi sinh vài ngày. Nếu trẻ sống sốt, trẻ cần thẩm phân phúc mạc lâu dài.
1.3. Thận đa nang bẩm sinh
Bệnh thận đa nang là một rối loạn di truyền, đặc trưng bởi sự phát triển của nhiều u nang hình thành ở cả 2 bên thận. Có 2 loại bệnh thận đa nang:
- Bệnh thận đa nang bẩm sinh di truyền trội: nếu bố hoặc mẹ mắc bệnh thì có 50% khả năng bệnh sẽ truyền sang con, nam và nữ đều bị ảnh hưởng như nhau.
- Bệnh thận đa nang bẩm sinh di truyền lặn: bố mẹ không mắc bệnh có thể sinh con mắc bệnh nếu cả bố và mẹ đều mang gen bất thường và cả hai cùng truyền gen cho con. Tuy nhiên, đây là bệnh di truyền khá hiếm gặp.
Trẻ sơ sinh mắc bệnh đa nang thường có biểu hiện bụng phình to, hai thận to hơn nhiều so với bình thường và chứa các nang nhỏ. Phác đồ điều trị bệnh thận đa nang bẩm sinh cho trẻ được bác sĩ chỉ định là:
- Thuốc giảm đau
- Phẫu thuật thu nhỏ u nang
- Nặng hơn có thể phải lọc máu hoặc ghép thận
1.4. Thận móng ngựa

Dị tật thận móng ngựa là do hai bên thận nối liền với nhau tạo thành hình dáng giống móng ngựa. Tỷ lệ thai nhi mắc dị tật thận móng ngựa là 1/500.
Thận móng ngựa xảy ra khi thận trái và thận phải của thai nhi nhô lên khỏi vùng xương chậu, hợp nhất với nhau ở đầu dưới hoặc đáy của thận, tạo thành hình dáng giống móng ngựa.
Theo kết quả thống kê, 500 trẻ sinh ra thì có 1 trẻ mắc bệnh thận móng ngựa. Theo các chuyên gia, 1⁄3 trẻ sinh ra mắc dị tật thận móng ngựa không có triệu chứng. Ở những trẻ có triệu chứng, trẻ có các biểu hiện của bệnh: nhiễm trùng, tắc nghẽn hoặc sỏi thận.
1.5. Thận hợp nhất lạc chỗ
Thận hợp nhất lạc chỗ xảy ra khi thận không di chuyển đến vị trí thông thường mà nằm lại ở khung chậu. Trẻ sinh ra mắc dị tật này thường không có triệu chứng. Khi có hiện tượng tắc nghẽn đoạn niệu đạo trong khung chậu thì trẻ cần phẫu thuật tạo hình bể thận.

Thận hợp nhất lạc chỗ xảy ra khi thận không di chuyển đến vị trí thông thường mà nằm lại ở khung chậu. Trẻ mắc dị tật thận hợp nhất lạc chỗ thường không có triệu chứng.
1.6. Thận xốp dạng tủy
Thận xốp dạng tủy là một dị tật thai nhi bẩm sinh trong đó các u nang hình thành ở phần bên trong của thận, ngăn nước tiểu chảy tự do qua các ống bên trong của thận gây sỏi thận.
Trẻ mắc bệnh thận xốp dạng tủy có thể chữa khỏi không? - Điều này phụ thuộc vào tình trạng của bệnh:
- Nếu bệnh chỉ giới hạn ở một bên của thận thì có thể được điều trị bằng cách cắt bỏ một bên thận.
- Trường hợp thai nhi mắc bệnh ở cả hai bên thận thì sẽ gây suy thận.
2. Các dị tật bẩm sinh về thận có nguy hiểm không?
Vậy các dị tật bẩm sinh về thận có nguy hiểm đến sức khỏe thai nhi không? GENTIS giải đáp cho mẹ bầu là: tùy từng loại dị tật mà bé mắc phải thì mức độ nguy hiểm sẽ khác nhau.
- Nếu một bên thận bình thường thì sẽ không quá nguy hiểm, không ảnh hưởng nhiều đến thể chất và sự phát triển của trẻ.
- Trường hợp cả hai bên thận đều bất thường sẽ rất nguy hiểm, thậm chí trẻ có thể tử vong.
3. Phát hiện sớm dị tật bẩm sinh về thận từ trong bụng mẹ
Siêu âm là phương pháp giúp phát hiện sớm thai nhi mắc dị tật bẩm sinh về thận từ trong bụng mẹ, thường được bác sĩ chỉ định vào tuần thứ 21 đến tuần thứ 24 của thai kỳ. Tuy nhiên, độ chính xác của kết quả chẩn đoán dị tật bẩm sinh về thận phụ thuộc rất lớn vào thiết bị máy móc, trình độ và khả năng phân tích của các bác sĩ siêu âm.

Siêu âm giúp phát hiện dị tật thai nhi bẩm sinh về thận từ trong bụng mẹ. Thời điểm thích hợp để tiến hành xét nghiệm này là tuần thứ 21 đến tuần thứ 24 của thai kỳ.
4. Khi mẹ được chẩn đoán dị tật bẩm sinh về thận thì phải làm sao?
Dựa trên kết quả xét nghiệm, bác sĩ chẩn đoán thai nhi mắc dị tật bẩm sinh về thận. Lúc này, mẹ cần bình tĩnh và nghe theo tư vấn của bác sĩ chuyên môn để có quyết định chính xác nhất.
Bên cạnh đó, chế độ sinh hoạt, nghỉ ngơi, chăm sóc của mẹ bầu trong thai kỳ có tác động rất lớn đến sức khỏe của thai nhi. Mẹ nên lưu ý:
- Chế độ ăn uống khoa học: Để thai nhi phát triển khỏe mạnh, mẹ bầu cần có thực đơn đủ dinh dưỡng hàng ngày. Đặc biệt, để phòng ngừa các dị tật thai nhi bẩm sinh, mẹ nên ăn súp lơ, quả bơ, thịt bò…để bổ sung đủ 400mcg Acid folic mỗi ngày.
- Không sử dụng chất kích thích: Mẹ nên tránh xa thức uống có hại như: rượu, bia, cafe,... khói thuốc lá - đây đều là những tác nhân khiến thai nhi mắc các dị tật bẩm sinh.
- Chỉ sử dụng thuốc khi có chỉ định của bác sĩ: Trong thai kỳ, hệ miễn dịch của mẹ bầu thường yếu đi, mẹ dễ mắc các bệnh cúm, sốt, ngạt mũi…Tuy nhiên, nếu mẹ bầu tự ý sử dụng thuốc mà không có chỉ dẫn của bác sĩ, thuốc sẽ đi qua hàng rào nhau thai, làm tăng tỷ lệ mắc các dị tật bẩm sinh ở thai nhi.
- Khám thai định kỳ giúp mẹ bầu theo dõi được những thay đổi của thai nhi qua từng tuần tuổi, để sớm phát hiện những bất thường liên quan đến dị tật bẩm sinh ở thai nhi. Từ đó, mẹ lắng nghe tư vấn của bác sĩ để tìm ra giải pháp phù hợp.
Bài viết trên đã giúp mẹ hiểu rõ các dị tật bẩm sinh về thận thường gặp ở thai nhi và cách phát hiện sớm những dị tật này. Ngoài dị tật thận, thai nhi có thể mắc các dị tật khác như: hội chứng Down (do thừa nhiễm sắc thể số 21), hội chứng Patau (do thừa nhiễm sắc thể số 13)...Và NIPT Illumina là phương pháp toàn diện để phát hiện các dị tật thai nhi bẩm sinh do bất thường số lượng nhiễm sắc thể. Để được tư vấn miễn phí về dịch vụ khám sàng lọc trước sinh NIPT của GENTIS, mẹ liên hệ trực tiếp với GENTIS thông qua tổng đài 0988 00 2010.
[content_more] => [meta_title] => 4 thông tin quan trọng về dị tật bẩm sinh về thận mà mẹ bầu cần biết [meta_description] => Dị tật bẩm sinh về thận chiếm 20 - 30% tổng các dị tật bẩm sinh. Nguyên nhân là do những bất thường về giải phẫu và sinh lí của phôi thai thận. [meta_keyword] => dị tật bẩm sinh về thận [thumbnail_alt] => dị tật bẩm sinh về thận [post_id] => 829 [category_id] => 15 ) )Điểm mặt 15+ nhóm thuốc gây dị tật thai nhi cần tránh
5 thông tin quan trọng về Dị tật tim bẩm sinh khi mang thai
Nguyên nhân dị tật vành tai ở thai nhi và 4 điều mẹ bầu cần biết
4 Dị tật mắt ở thai nhi thường gặp và cách phát hiện chính xác
Ứng dụng SNPs trong Giám định ADN
Retinol gây dị tật thai nhi không? Thông tin quan trọng mẹ bầu “phải biết"
Vitamin A có gây dị tật thai nhi không? Cách bổ sung KHOA HỌC
4 thông tin quan trọng về dị tật bẩm sinh về thận mà mẹ bầu cần biết
Quý khách vui lòng điền thông tin bên dưới để được hỗ trợ,
tư vấn một cách tốt nhất!
Quý khách vui lòng điền thông tin bên dưới để được hỗ trợ,
tư vấn một cách tốt nhất!