-
- 1800 2010
- VN

Tin chuyên ngành
Array
(
[0] => stdClass Object
(
[id] => 695
[id_crawler] =>
[category_product] => NULL
[thumbnail] => tin-tuc/2021/6/virus-hpv-5-1.jpg
[album] =>
[url_video] =>
[is_status] => 1
[is_featured] => 0
[is_form] => 0
[displayed_time] => 2021-06-05
[program] => 0
[number] => 1
[viewed] => 0
[type] =>
[type_career] =>
[level] =>
[address] =>
[address_career] =>
[expiration_time] => 0000-00-00
[created_time] => 2021-06-17 15:41:30
[updated_time] => 2021-06-17 15:41:30
[files] =>
[salary] =>
[time] =>
[created_by] =>
[is_table_content] =>
[language_code] => vi
[slug] => virus-hpv-co-trong-mau-khong-va-con-duong-lay-truyen-cua-hpv
[title] => Virus HPV có trong máu không và con đường lây truyền của HPV
[description] => Những căn bệnh nguy hiểm như ung thư cổ tử cung, ung thư dương vật, ung thư hậu môn, mụn sinh dục, sùi mào gà… đều do virus HPV gây ra. Vậy virus HPV có trong máu không và chúng lây truyền qua con đường nào. Hãy cùng tìm hiểu tại bài viết dưới đây.
[content] => Virus HPV là gì?
Đầu tiên hãy cùng tìm hiểu để biết virus HPV là gì trước khi trả lời câu hỏi virus HPV có trong máu hay không.
Virus HPV có hơn 100 chủng, trong đó có 40 chủng gây bệnh lây nhiễm qua đường sinh dục. HPV gây ra các bệnh như sùi mào gà, mụn cóc sinh dục, ung thư cổ tử cung, ung thư hậu môn…
Virus HPV thường tồn tại trên các tế bào niêm mạc, bán niêm mạc, cơ quan sinh dục của cả nam và nữ, mắt, miệng, hậu môn… Thời gian ủ bệnh thường kéo dài rất lâu nên rất nhiều trường hợp bị nhiễm virus HPV nhưng không hay biết và khiến nó lây nhiễm qua bạn tình khi quan hệ tình dục không an toàn.
 Virus HPV có 40 chủng gây bệnh lây nhiễm qua đường sinh dục
Virus HPV có 40 chủng gây bệnh lây nhiễm qua đường sinh dục
Với những virus HPV không gây ảnh hưởng tới sức khỏe thì khi bị nhiễm cơ thể của chúng ta sẽ tự có cơ chế chống lại các virus này và tự khỏi, không cần đến thuốc chữa. Bất cứ ai cũng đều có nguy cơ nhiễm virus HPV và trong đời mỗi người sẽ có ít nhất một lần nhiễm loại virus này.
Virus HPV có trong máu không?
Virus HPV có thể tồn tại trên bề mặt da nhưng virus HPV không có trong máu. Khi kiểm tra máu sẽ tìm ra kháng thể kháng virus trong máu và nhờ đó xác định người này đã từng nhiễm virus HPV.
Hiện tại chưa xác định chính xác virus HPV có thể tồn tại bao lâu ngoài môi trường tự nhiên. Tuy nhiên khi gặp lại môi trường thuận lợi trên cơ thể người virus sẽ phát triển mạnh mẽ. Vì vậy nên cẩn thận khi tiếp xúc vết thương hở với dịch cơ thể, đồ dùng của những người khác.
Con đường lây truyền virus HPV
Virus HPV chủ yếu lây truyền qua đường tình dục. Nếu bạn tình của bạn bị nhiễm virus HPV thì bạn có thể bị lây nhiễm khi quan hệ bằng miệng, bộ phận sinh dục hay hậu môn.
Virus HPV có thể lây truyền ngay khi người bệnh chưa có dấu hiệu mắc bệnh, vẫn hoàn toàn khỏe mạnh, không xuất hiện mụn cóc sinh dục hay bất kỳ triệu chứng nào.
 Virus HPV lây truyền qua đường tình dục
Virus HPV lây truyền qua đường tình dục
Những đối tượng sau sẽ có nguy cơ nhiễm HPV cao hơn so với những người khác:
- Người có quan hệ tình dục quá sớm
- Quan hệ tình dục với nhiều bạn tình
- Có vết thương hở tại khu vực bộ phận sinh dục
- Bạn tình là người đã từng quan hệ với nhiều người
Khi bị nhiễm virus HPV có thể bạn chưa bị bệnh ngay mà chúng sẽ tồn tại trong cơ thể bạn, khi gặp điều kiện thích hợp sẽ phát triển thành bệnh. Và trong thời gian không biết mình bị bệnh này rất có thể các bạn sẽ lây nhiễm virus HPV này cho nhiều người khác nếu quan hệ tình dục không chung thủy.
Bên cạnh đó mọi người cùng cần biết rằng virus HPV sẽ không lây nhiễm qua các con đường như:
- Bồn cầu đi vệ sinh
- Vệ sinh không sạch sẽ
- Dùng chung bát đũa
- Sử dụng chung bể bơi
- Ôm hay nắm tay…
Kiểm tra sức khỏe định kỳ và tiêm phòng vắc xin HPV là điều bạn cần thực hiện để bảo vệ sức khỏe của chính mình. Đối với phụ nữ, hãy nhớ sàng lọc ung thư cổ tử cung mỗi năm để phát hiện kịp thời căn bệnh nguy hiểm này.
Qua những thông tin cung cấp ở trên hy vọng các bạn đã có câu trả lời cho thắc mắc virus HPV có trong máu không và nắm được các con đường lây nhiễm virus HPV để tự phòng tránh bệnh cho chính mình. Chúc các bạn luôn khỏe mạnh.
[content_more] =>
[meta_title] => Virus HPV có trong máu không và con đường lây truyền của HPV
[meta_description] => Vậy virus HPV có trong máu không và chúng lây truyền qua con đường nào. Hãy cùng tìm hiểu tại bài viết dưới đây.
[meta_keyword] => virus HPV ,virus HPV có trong máu không,lây truyền HPV
[thumbnail_alt] =>
[post_id] => 695
[category_id] => 15
)
[1] => stdClass Object
(
[id] => 694
[id_crawler] =>
[category_product] => NULL
[thumbnail] => tin-tuc/2021/6/chi-phi-xet-nghiem-phan-manh-adn-tinh-trung.png
[album] =>
[url_video] =>
[is_status] => 1
[is_featured] => 0
[is_form] => 0
[displayed_time] => 2021-06-03
[program] => 0
[number] => 1
[viewed] => 0
[type] =>
[type_career] =>
[level] =>
[address] =>
[address_career] =>
[expiration_time] => 0000-00-00
[created_time] => 2021-06-17 15:34:52
[updated_time] => 2021-06-17 15:34:52
[files] =>
[salary] =>
[time] =>
[created_by] =>
[is_table_content] =>
[language_code] => vi
[slug] => chi-phi-xet-nghiem-phan-manh-adn-tinh-trung-tai-ha-noi
[title] => Chi phí xét nghiệm phân mảnh ADN tinh trùng tại Hà Nội
[description] => Xét nghiệm phân mảnh ADN tinh trùng là phương pháp kiểm tra cần thiết đối với mọi nam giới để xác định chất lượng tinh trùng - một thông số phản ánh gián tiếp sức khỏe sinh sản của nam giới. Vậy chi phí xét nghiệm phân mảnh ADN tinh trùng tại Hà Nội là bao nhiêu. Hãy cùng tìm hiểu tại bài viết dưới đây.
[content] => Các thông tin nam giới cần biết về phân mảnh ADN tinh trùng
Chúng ta đều biết để tạo thành một em bé sẽ cần có sự kết hợp giữa tinh trùng của người bố và trứng của người mẹ. Tinh trùng sẽ chứa ADN của bố còn trứng sẽ chứa ADN của mẹ nên em bé là sự kết hợp của hai người sẽ mang ADN của cả hai.
Vậy sẽ có vấn đề gì xảy ra nếu ADN trong tinh trùng của bố không có chất lượng tốt? Trong trường hợp này, tinh trùng rất khó kết hợp được với trứng để thụ tinh và tạo thành phôi thai. Một số trường hợp mặc dù có tinh trùng có thể thụ tinh nhưng không phát triển thành em bé khỏe mạnh được mà dễ bị sảy thai, thai chết lưu.
 Chất lượng của tinh trùng rất quan trọng trong quá trình thụ thai
Chất lượng của tinh trùng rất quan trọng trong quá trình thụ thai
Nguyên nhân khiến cho tinh trùng của nam giới không có chất lượng tốt một phần do tình trạng phân mảnh ADN tinh trùng gây ra. Phân mảnh ADN tinh trùng là các chuỗi ADN trong tinh trùng của nam giới bị đứt gãy thành từng mảnh nhỏ, không còn nguyên vẹn như ban đầu. Chính vì vậy khả năng thụ thai sẽ giảm đi và khi mang thai thì nguy cơ sảy thai cũng rất cao.
Mục đích của xét nghiệm phân mảnh ADN tinh trùng
Xét nghiệm phân mảnh ADN tinh trùng để chẩn đoán vô sinh ở nam giới và đưa ra các biện pháp hỗ trợ sinh sản thích hợp giúp các gia đình có thể sinh con bình thường.
Xét nghiệm này sẽ xác định được khả năng thụ tinh của tinh trùng, xác định sức sống của thai nhi khi thực hiện các biện pháp hỗ trợ sinh sản.
Xác định nguyên nhân gây sảy thai liên tiếp, sảy thai không rõ nguyên nhân, thai chết lưu, dị tật thai nhi.
Dựa vào tình trạng phân mảnh ADN của tinh trùng bác sĩ sẽ lựa chọn phương pháp bơm tinh trùng vào trứng, thụ tinh trong ống nghiệm hay bơm tinh trùng vào tử cung để giúp các cặp vợ chồng có con.
Xét nghiệm phân mảnh ADN tinh trùng nên được thực hiện ở tất cả các nam giới bởi chế độ ăn uống, sinh hoạt không khoa học ngày nay đang làm gia tăng tình trạng này. Kiểm tra mức độ phân mảnh ADN tinh trùng nên được kiểm tra từ sớm, trước khi có dự định sinh con để bảo đảm tinh trùng của người bố đủ tốt để thụ tinh.
 Xét nghiệm phân mảnh ADN tinh trùng nên được thực hiện ở tất cả các nam giới
Xét nghiệm phân mảnh ADN tinh trùng nên được thực hiện ở tất cả các nam giới
Chi phí xét nghiệm phân mảnh ADN tinh trùng ở Hà Nội
Xét nghiệm phân mảnh ADN tinh trùng hiện nay đã được triển khai tại rất nhiều bệnh viện, nam giới có thể trực tiếp tới bệnh viện thăm khám và đề nghị bác sĩ cho kiểm tra.
Chi phí xét nghiệm phân mảnh ADN tinh trùng không hề đắt đỏ, phù hợp với nhiều đối tượng nên mọi người không cần quá lo lắng về điều này. Tuy nhiên nếu chất lượng tinh trùng của bạn không tốt và cần thực hiện các biện pháp hỗ trợ sinh sản thì chi phí sẽ không hề rẻ. Chính vì vậy hãy đi làm xét nghiệm càng sớm càng tốt để bác sĩ đưa ra phương án khắc phục kịp thời, tránh để muộn gây khó khăn trong chữa trị.
Với những thông tin về chi phí xét nghiệm phân mảnh ADN tinh trùng cung cấp ở trên, hy vọng nam giới đã hiểu hơn về xét nghiệm này. Hãy nhớ đừng bao giờ chủ quan với sức khỏe sinh sản của bản thân nếu không sẽ có những lúc chính bạn phải hối hận. Đừng ngại đi kiểm tra để rồi mắc phải những sai lầm đáng tiếc. Chúc các bạn luôn mạnh khỏe và hạnh phúc.
[content_more] =>
[meta_title] => Chi phí xét nghiệm phân mảnh ADN tinh trùng tại Hà Nội
[meta_description] => Chi phí xét nghiệm phân mảnh ADN tinh trùng tại Hà Nội là bao nhiêu. Xét nghiệm phân mảnh ADN tinh trùng là phương pháp kiểm tra cần thiết ở nam giới.
[meta_keyword] => phân mảnh ADN tinh trùng,ADN tinh trùng
[thumbnail_alt] =>
[post_id] => 694
[category_id] => 15
)
[2] => stdClass Object
(
[id] => 688
[id_crawler] =>
[category_product] => NULL
[thumbnail] => tin-chuyen-nganh/2021/6.2021/105787914_l-scaled.jpg
[album] =>
[url_video] =>
[is_status] => 1
[is_featured] => 0
[is_form] => 0
[displayed_time] => 2021-06-13
[program] => 0
[number] => 1
[viewed] => 0
[type] =>
[type_career] =>
[level] =>
[address] =>
[address_career] =>
[expiration_time] => 0000-00-00
[created_time] => 2021-06-12 16:57:09
[updated_time] => 2025-06-12 14:15:41
[files] =>
[salary] =>
[time] =>
[created_by] =>
[is_table_content] => 0
[language_code] => vi
[slug] => teo-co-duchenne-benh-loan-duong-co-duchenne-benh-ly-di-truyen-nguy-hiem-o-nam-gioi
[title] => Teo cơ Duchenne - Bệnh loạn dưỡng cơ Duchenne - Bệnh lý di truyền nguy hiểm ở nam giới
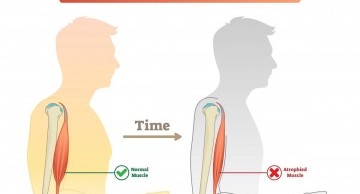
[description] => Bệnh teo cơ Duchenne hay còn gọi là bệnh loạn dưỡng cơ Duchenne là một bệnh lý di truyền do đột biến gen lặn ở người, gây ra những rối loạn về cơ và thoái hóa theo thời gian. Bệnh teo cơ Duchenne có thể làm mất khả năng vận động của người bệnh và thậm chí gây tử vong sớm. Một trong số những cách kiểm soát bệnh này chính là việc sàng lọc trước sinh bằng phương pháp xét nghiệm gen.
[content] => |
Danh mục kỹ thuật: - Xét nghiệm xác định đột biến gen bằng kĩ thuật MLPA |
Bệnh teo cơ Duchenne
Bệnh loạn dưỡng cơ là một bệnh làm cho cơ bắp yếu hơn và kém linh hoạt theo thời gian, trong đó bệnh loạn dưỡng cơ Duchenne (Duchenne muscular dystrophy - DMD) là loại phổ biến nhất. Đây là bệnh di truyền về thần kinh cơ rất phổ biến ở người với tỷ lệ khoảng 1/5000-1/3500 trẻ trai sinh ra mắc bệnh. Nguyên nhân gây nên bệnh teo cơ Duchenne là do đột biến gen Dystrophin là gen lặn nằm trên cánh ngắn của nhiễm sắc thể X tại vị trí Xq21.
Khi bị đột biến gen này thì cơ thể không có khả năng tổng hợp được protein Dystrophin ở màng tế bào cơ vân làm thoái hóa và teo cơ dần theo thời gian. Gen bị đột biến nằm trên nhiễm sắc thể X nên nếu mẹ mang gen bệnh, 50% con trai sinh ra bị bệnh và 50% con gái sinh ra mang gen bệnh trong cơ thể. Tuy nhiên, bệnh loạn dưỡng cơ Duchenne thường xảy ra ở nam giới hơn.

Triệu chứng
Nếu trẻ mắc chứng loạn dưỡng cơ Duchenne, phụ huynh có thể nhận thấy những dấu hiệu đầu tiên ngay từ khi trẻ còn nhỏ (dưới 6 tuổi). Cơ bắp ở chân thường là một trong những vị trí bị ảnh hưởng đầu tiên và dễ nhìn thấy nhất. Trẻ có thể bắt đầu biết đi muộn hơn nhiều so với những đứa trẻ khác cùng trang lứa. Không những thế, khi trẻ có thể đi bộ thì thường dễ bị ngã và gặp khó khăn khi leo cầu thang hoặc đứng dậy.
Sau đó một vài năm, trẻ có dáng đi lạch bạch hoặc đi chủ yếu bằng ngón chân. Theo thời gian, khả năng vận động giảm dần, mất khả năng tự đi lại trước tuổi 12 và thường chết ở lứa tuổi 20 vì bị tổn thương cơ tim và rối loạn hô hấp.

Các biến chứng của Bệnh teo cơ Duchenne
Bệnh loạn dưỡng cơ Duchenne cũng có thể làm hỏng tim, phổi và các bộ phận khác của cơ thể. Khi lớn lên, trẻ có thể có các triệu chứng khác, bao gồm:
Vẹo cột sống
Cơ bắp chân ngắn và chắc, gọi là co rút
Nhức đầu
Vấn đề với học tập và trí nhớ
Khó thở
Buồn ngủ
Khó tập trung
Các vấn đề về cơ bắp đôi khi khiến cho trẻ bị chuột rút, nhưng nói chung, bệnh loạn dưỡng cơ Duchenne không gây quá nhiều đau đớn cho người bệnh. Trẻ vẫn sẽ kiểm soát được bàng quang và ruột của mình, mặc dù một số trẻ mắc chứng rối loạn có vấn đề về học tập và hành vi nhưng bệnh loạn dưỡng cơ Duchenne không gây ảnh hưởng đến trí thông minh của trẻ.
Xét nghiệm ở đâu?
Nguyên nhân gây nên bệnh Teo cơ Duchenne là do đột biến gen lặn DMD trên NST giới tính X, do vậy nguồn di truyền sẽ chủ yếu đến từ người mẹ. Việc xét nghiệm gen được làm từ sớm sẽ là tiền đề giúp cho việc sàng lọc và kiểm soát tỷ lệ trẻ mang bệnh.
Mẹ mang đột biến dị hợp tử có khả năng 50% con trai sinh ra bị bệnh.
Triệu chứng của các bệnh thuộc nhóm bệnh về cơ có nhiều nét tương đồng. Do đó việc xét nghiệm sẽ giúp các bác sĩ xác nhận bệnh nhân mang bệnh teo cơ Duchenne hay các chứng bệnh liên quan đến cơ khác, từ đó đưa ra những liệu pháp phù hợp cho việc sàng lọc và điều trị.
Tại GENTIS, chúng tôi sử dụng kỹ thuật MLPA và hệ thống điện di mao quản 3130XL để khảo sát đột biến biến mất/lặp đoạn gen DMD gây bệnh teo cơ Duchenne trong mẫu máu của người làm xét nghiệm. Người muốn làm xét nghiệm chỉ cần lấy 2-3ml máu, bảo quản trong ống EDTA và gửi đến GENTIS.
Kết quả được trả sau 7 ngày kể từ ngày GENTIS tiếp nhận mẫu phẩm xét nghiệm.

GENTIS là địa chỉ xét nghiệm được nhiều khách hàng tin tưởng nhờ hệ thống trang thiết bị hiện đại, trung tâm xét nghiệm đạt tiêu chuẩn ISO 15189:2012 hiện đại hàng đầu châu Á.
Bên cạnh đó GENTIS còn có đội ngũ cán bộ nhân viên, chuyên gia giàu kinh nghiệm, chuyên môn cao luôn sẵn sàng hỗ trợ khách hàng.
Để biết thêm về địa chỉ xét nghiệm Teo cơ Duchenne cũng như các thông tin khác liên quan vui lòng gọi đến số tổng đài miễn phí 1800 2010 để được các chuyên viên tư vấn hoặc đến trực tiếp trung tâm xét nghiệm của GENTIS
GENTIS Hà Nội: tầng 2, Tòa nhà HCMCC, 249A Thụy Khuê, Tây Hồ, Hà Nội.
Hotline: 1800.2010 - 0988.00.2010
GENTIS Hồ Chí Minh: 8/24 Nguyễn Đình Khơi, Phường 4 Quận Tân Bình, TP. Hồ Chí Minh
Hotline: 1800.2010 - 0888.40.2010
Virus HPV (Human Papilloma Virus) là nguyên nhân chính gây nên Ung thư cổ tử cung. Ung thư cổ tử cung là bệnh lý nguy hiểm đứng thứ ba trên thế giới về tỷ lệ gây tử vong ở phụ nữ, chỉ sau ung thư vú và buồng trứng. Mỗi ngày tại Việt Nam có khoảng 14 phụ nữ được phát hiện mắc mới Ung thư cổ tử cung và 7 phụ nữ tử vong vì căn bệnh này. Song đây được coi là loại Ung thư có thể phòng ngừa nhất.

Tuy nhiên, hiện nay với các phương pháp chẩn đoán hiện đại, bệnh ung thư cổ tử cung có thể được tầm soát từ rất sớm nhờ HPV test và PAP test, đem lại nhiều cơ hội điều trị bệnh cho chị em phụ nữ.
Để tầm soát ung thư cổ tử cung một cách hiệu quả nhất cần sự phối hợp giữa hai phương pháp: PAP (E – Prep) và HPV-ADN. Cụ thể:
- Đối với xét nghiệm Pap (E - Prep), mẫu sẽ được kiểm tra xem có sự hiện diện của tế bào bất thường nào không.
- Đối với xét nghiệm HPV-ADN, mẫu sẽ được kiểm tra xem có sự hiện diện của các chủng HPV hay không.
Do có những nhiệm vụ riêng, mà hai phương pháp này không thay thể nhau, chúng bổ trợ nhau giúp bác sĩ chẩn đoán và đưa ra hướng điều trị phù hợp với từng cá thể bệnh nhân.
Tại phòng xét nghiệm quốc tế GENTIS - chúng tôi cung cấp bộ dụng cụ Evalyn Brush có thể tự thu mẫu tại nhà cho tất cả các phụ nữ cần xét nghiệm sàng lọc HPV.
Hướng dẫn tự thu mẫu bằng bộ dụng cụ Evalyn cho sàng lọc ung thư cổ tử cung
Trong thời kỳ dịch bệnh đang diễn biến vô cùng phức tạp như hiện nay, bệnh nhân khi có nhu cầu cũng rất ngại trong việc đi đến các cơ sở tế để được lấy mẫu xét nghiệm trực tiếp, bởi bệnh viện và phòng khám là những môi trường dễ lây bệnh. Không những vậy, các bác sĩ sản phụ khoa thường là bác sĩ nam, nhiều bệnh nhân nữ không thoải mái với việc để người khác giới nhìn vào vùng nhạy cảm.
Nắm bắt được tâm lý đó, GENTIS mang tới bộ kit Evalyn brush nhằm giải quyết được tất cả các vấn đề đó. Việc lấy mẫu xét nghiệm HPV tại nhà trở nên dễ dàng hơn khi làm theo clip hướng dẫn tự lấy mẫu của GENTIS:
Bước 1 : Rửa tay sạch trước khi sử dụng bộ dụng cụ
- Bước 2 : Lấy chổi phết ra khỏi hộp đựng dụng cụ
- Bước 3: Giữ lại hộp đựng dụng cụ sử dụng để đựng chổi phết sau khi lấy mẫu và gửi đến phòng xét nghiệm
- Bước 4 : Sử dụng ngón tay trái và ngón trỏ ấn nhẹ đầu mũ màu hồng và tháo phần mũ màu hồng ra khỏi chổi phết (chú ý không chạm tay vào phần màu trắng bên trong)
- Bước 5 : Lấy mẫu ở tư thế thoải mái nhất, một tay đặt nhẹ vào nút pít tông màu hồng của chổi phết từ từ đưa chổi phết vào trong âm đạo ngập đến phần tai của chổi phết, tay còn lại đặt vào phần thân của chổi phết giữ cho cố định.
- Bước 6 : Ấn nút pít tông màu hồng xuống và dùng tay xoay tròn pít tông màu hồng 5 vòng, người lấy mẫu sẽ nghe thấy tiếng click cho mỗi vòng xoay của pít tông.
- Bước 7 : Sau khi xoay 5 vòng, từ từ di chuyển chổi phết ra ngoài, chú ý không chạm vào phần đầu lấy mẫu
- Bước 8 : Một tay giữ nút pít tông hồng, tay còn lại giữ vào phần thân chổi phết, sau đó kéo nút pít tông màu hồng xuống, không chạm vào phần trên của chổi phết phía trên cánh
- Bước 9 : Lấy mũ màu hồng đã tháo ra đậy kín lại như ban đầu, ấn chặt cho đến khi nghe thấy tiếng click, đặt lại chổi phết vào hộp đựng dụng cụ và cho vào túi thu mẫu (được cung cấp) hoặc túi plastic. Điền thông tin: họ tên, địa chỉ, số điện thoại bên ngoài túi, sau đó gửi đến phòng xét nghiệm
TẠI SAO CHỌN GENTIS ĐỂ XÉT NGHIỆM HPV
GENTIS là đơn vị tiên phong về xét nghiệm gen tại Việt Nam đã thực hiện xét nghiệm hơn 100.000 mẫu.
- Thời gian trả kết quả nhanh nhất: chỉ từ 2 ngày
- Mẫu xét nghiệm nữ: Dịch phết cổ tử cung
- Mẫu xét nghiệm nam: Dịch niệu đạo
- Công nghệ: Real time PCR và PAP nhúng dịch
- Chi phí tối ưu nhất
- Có hỗ trợ bộ thu mẫu tại nhà và hướng dẫn tự thu mẫu tại nhà
- Đơn vị có kinh nghiệm lâu năm trong lĩnh vực phân tích di truyền tại Việt Nam, đã thực hiện phân tích hơn 150.000 mẫu.
HPV lây truyền như thế nào?
HPV là một loại virus gây bệnh lây nhiễm qua đường tình dục. Khoảng 50% người đã quan hệ tình dục đều có nguy cơ nhiễm HPV ở một thời điểm nào đó. Tuy nhiên nhờ hệ thống miễn dịch tự nhiên trong cơ thể mỗi người đều có thể tự khỏi bệnh nếu nhiễm loại HPV có độc tính nhẹ.
Có hơn 40 chủng HPV gây bệnh, ảnh hưởng trực tiếp đến sức khỏe của chúng ta. Tuy nhiên khi bệnh chưa bộc phát phần lớn mọi người đều không biết được bản thân đang mắc bệnh. Chính vì phát hiện bệnh ở giai đoạn muộn nên gây ra rất nhiều khó khăn trong việc chữa trị.
Mọi nam giới đều có nguy cơ bị nhiễm HPV, khác với suy nghĩ của mọi người về việc phụ nữ mới bị nhiễm HPV.
HPV lây qua tiếp xúc da ở vùng sinh dục nên không nhất thiết phải có quan hệ tình dục thật sự mới lây nhiễm bệnh. Quan hệ đồng tính, dị tính vẫn có khả năng mắc bệnh cao nếu một trong hai người mắc bệnh.
Xét nghiệm HPV cho nam giới sẽ giúp mọi người biết được chính xác mình có nhiễm virus HPV hay không để có biện pháp chữa trị kịp thời.
 Virus HPV lây nhiễm qua đường tình dục
Virus HPV lây nhiễm qua đường tình dục
Biểu hiện của nam giới khi mắc HPV
Khi nam giới bị nhiễm HPV thì triệu chứng đầu tiên có thể xuất hiện là mụn cóc sinh dục. Bên cạnh đó có nhiều trường hợp nam giới đã nhiễm HPV nhưng không xuất hiện triệu chứng nào gây bất lợi cho việc điều trị.
Để điều trị mụn cóc sinh dục bác sĩ có thể kê thuốc bôi hoặc làm phẫu thuật để loại bỏ chúng. Tuy nhiên một đợt điều trị sẽ không thể chữa trị hoàn toàn mụn cóc, bệnh nhân sẽ cần thực hiện thêm các đợt điều trị khác theo chỉ định của bác sĩ.
Theo thống kê thực tế có nhiều bệnh ung thư ở nam giới liên quan đến HPV, chủ yếu là ung thư ở cổ họng. Để chủ động phòng tránh bệnh thì xét nghiệm HPV cho nam giới là điều thật sự cần thiết.
Không chỉ chờ đến khi có biểu hiện của bệnh mà nên xét nghiệm HPV nam giới định kỳ để tầm soát bệnh.
 Xét nghiệm HPV nam là cách tốt nhất để phát hiện bệnh
Xét nghiệm HPV nam là cách tốt nhất để phát hiện bệnh
Đối tượng cần làm xét nghiệm HPV nam
Chỉ cần là người đã từng quan hệ tình dục với người nhiễm HPV đều có nguy cơ nhiễm bệnh. Mọi người đều có thể đang nhiễm HPV và đang truyền bệnh cho người khác nhưng lại không hề hay biết việc mình có bệnh.
Chình vì vậy mọi người đã có quan hệ tình dục đều nên làm xét nghiệm HPV để kiểm tra. Với xét nghiệm HPV ở nam giới, những đối tượng sau sẽ có nguy cơ mắc bệnh nhiều hơn cả: Nam giới quan hệ tình dục quá sớm, nam giới có nhiều bạn tình hoặc nam giới quan hệ với bạn tình là người đã quan hệ với nhiều người.
Để là xét nghiệm HPV cho nam cần đến các phòng khám, cơ sở y tế, bệnh viện để bác sĩ tiến hành lấy mẫu. Trước khi lấy mẫu xét nghiệm HPV ở nam giới các bác sĩ sẽ tư vấn kĩ càng, giải thích về cách lấy mẫu nên mọi người có thể an tâm thực hiện.
Xét nghiệm HPV nam đã không còn xa lạ với mọi người, cách thức thực hiện cũng rất nhanh chóng và đơn giản. Bất kỳ ai cũng có thể làm xét nghiệm này, chỉ cần đến ngay cơ sở y tế, bệnh viện trên địa bàn.
Ngoài việc làm xét nghiệm HPV nam thì lối sống lành mạnh, quan hệ tình dục an toàn và ít bạn tình sẽ giúp mỗi người bảo vệ sức khỏe của chính chúng ta cũng như của vợ hoặc chồng chúng ta.
[content_more] => [meta_title] => Xét nghiệm HPV ở nam giới: Ai cần thực hiện? [meta_description] => Xét nghiệm HPV nam là việc làm cần thiết để nhanh chóng phát hiện bệnh và có biện pháp xử lý kịp thời. Ai nên thực hiện xét nghiệm HPV ở nam giới? [meta_keyword] => hpv,hpv nam,xét nghiệm hpv nam [thumbnail_alt] => [post_id] => 686 [category_id] => 15 ) [5] => stdClass Object ( [id] => 682 [id_crawler] => [category_product] => NULL [thumbnail] => tin-chuyen-nganh/2021/5.2021/c0631f0c83bf76e12fae.jpg [album] => tin-chuyen-nganh/2021/5.2021/khac_nhau_dien_di_huyet_sac_to_xet_nghiem_gen_chan_doan_thalassemia.jpg [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2021-05-31 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2021-05-31 10:36:28 [updated_time] => 2021-08-05 17:16:20 [files] => [salary] => [time] => [created_by] => [is_table_content] => [language_code] => vi [slug] => su-khac-nhau-cua-dien-di-huyet-sac-to-va-xet-nghiem-gen-trong-chan-doan-thalassemia [title] => Sự khác nhau của điện di huyết sắc tố và xét nghiệm gen trong chẩn đoán Thalassemia [description] => Điện di huyết sắc tố và xét nghiệm Gen là 2 phương pháp thường dùng trong chẩn đoán Thalassemia. Cùng xét sự khác nhau trong hai phương pháp chẩn đoán này. Đâu là phương pháp tối ưu? [content] =>Bệnh Thalassemia (hay còn gọi là bệnh lý tan máu bẩm sinh) là một nhóm bệnh lý di truyền thường gặp ở Đông Nam Á. Tại Việt Nam, tỉ lệ mắc bệnh Thalassemia dao động từ 2% - 25% tùy từng địa phương và vùng địa lý. Tỷ lệ mang gen bệnh ở người Kinh vào khoảng 2 - 4%, các dân tộc thiểu số sống ở miền núi, tỷ lệ này rất cao: Khoảng 22% đối với dân tộc Mường, và trên 40% ở dân tộc Êđê , Tày,Thái...
Bệnh Thalassemia ở mức độ nặng sẽ phải truyền máu và thải sắt suốt đời gây gánh nặng về kinh tế và tinh thần nghiêm trọng cho bệnh nhân. Theo thống kê, cứ 20.000 bệnh nhân Thalassemia sẽ cần 2.000 tỷ đồng mỗi năm cho việc chữa trị. Việc ứ đọng sắt trong cơ thể gây ra nhiều biến chứng nguy hiểm cho người bệnh như: suy tim, suy gan, suy thận
THỰC TRẠNG BỆNH THALASSEMIA TRONG CỘNG ĐỒNG
Hiện nay tốc độ gia tăng bệnh nhân Thalassemia trong dân số ngày càng đáng báo động do tỷ lệ người mang gen bệnh trong xã hội tương đối cao. Trên thực tế, Người mang gen bệnh mà không có biểu hiện bệnh phần lớn không được tầm soát, tư vấn về di truyền trước hôn nhân và tư vấn tiền sản dẫn tới mức độ phổ biến của bệnh ngày càng gia tăng. Do đó việc tầm soát sàng lọc bệnh Thalassemia trong cộng đồng là cực kì cần thiết để giảm thiểu tối đa số người mắc mới trong cộng đồng.
Theo phác đồ sàng lọc và chẩn đoán trước sinh bệnh tan máu bẩm sinh Thalassemia do Bộ Y tế ban hành ngày 21/4/2020, phụ nữ mang thai trong 3 tháng đầu thai kỳ nên được sàng lọc và chẩn đoán trước sinh để sớm phát hiện gen bệnh Thalassemia.

Phác đồ sàng lọc và chẩn đoán trước sinh bệnh tan máu bẩm sinh Thalassemia do Bộ Y tế ban hành ngày 21/4/2020
CÁC PHƯƠNG PHÁP PHÁT HIỆN GEN TRONG CHẨN ĐOÁN BỆNH THALASSEMIA
Hiện nay có 2 phương pháp được dùng trong việc phát hiện gen bệnh lý Thalassemia là điện di huyết sắc tố và xét nghiệm gen.
- Điện di huyết sắc tố
Điện di huyết sắc tố là một xét nghiệm máu nhằm phát hiện các thành phần Hemoglobin bình thường hay bất thường và nồng độ của chúng là bao nhiêu? Phương pháp này dùng như một xét nghiệm đầu tay để tiếp cận trường hợp nghi bệnh Thalassemia để xác định thể bệnh Thalassemia.
Các hemoglobin bình thường gồm: HbA2, HbF, HbA. Một số loại huyết sắc tố bất thường như HbE, HbS, Hb Bart’s, HbD, HbC, HbH, HbI...
Các loại Hemoglobin phổ biến
- Hemoglobin A: Đây là loại Hemoglobin thường gặp ở người trưởng thành. Một vài loại bệnh như Thalassemia, làm nồng độ Hemoglobin A giảm và Hemoglobin F tăng.
- Hemoglobin F (FetalHemoglobin – Hemoglobin thai nhi): Loại này thường được tìm thấy trong thai nhi và trẻ sơ sinh, Hemoglobin F được thay thế bằng Hemoglobin A trong thời gian ngắn sau khi sinh, một lượng nhỏ Hemoglobin F được tạo ra sau khi sinh.
- Hemoglobin A2: Là loại Hemoglobin được tìm thấy một lượng nhỏ ở người trưởng thành.

Tế bào máu của người bình thường và của người mang bệnh Thalassemia
- Xét nghiệm gen Thalassemia
Khác với xét nghiệm điện di huyết sắc tố, xét nghiệm gen sẽ xác định chính xác đột biến gen tổng hợp chuỗi globin gây bệnh Thalassemia. Xét nghiệm gen sẽ xác định chính xác căn nguyên di truyền gây nên bệnh Thalassemia
Gen globin có kích thước nhỏ, gồm có 3 exon và 2 intron. Sự biểu hiện gen globin được kiểm soát thông qua hoạt động của các vùng khởi động, tăng cường và bất hoạt trên mỗi gen globin và ở các vùng trình tự điều khiển cụm gen. Trật tự các nucleotit là yếu tố quyết định loại Hb, bất kì sự thay đổi nào như mất, thêm, thay đổi nucleotit trên gen globin đều tạo ra bất thường gen từ đó gây nên các thể bệnh của thalassemia ở mức độ sinh học phân tử là đột biến gây bệnh α-thalassemia hay β -thalassemia
Kết quả của xét nghiệm gen sẽ đưa ra là đột biến dạng đồng hợp tử hay dị hợp tử , từ đó ngoài việc chẩn đoán xác định thể bệnh Thalassemia còn có ý nghĩa trong việc tư vấn di truyền bệnh cho thế hệ sau.
KẾT
Tóm lại, xét nghiệm điện di huyết sắc tố sẽ giúp xác định thể bệnh Thalassemia nhưng không thể đưa ra chính xác loại đột biến trong mỗi thể bệnh. Xét nghiệm gen đưa ra chính xác đột biến gen cụ thể gây bệnh để xác định thể bệnh và là căn cứ để tư vấn di truyền cho thế hệ sau giúp giảm thiểu tỷ lệ sinh ra trẻ mang bệnh.
[content_more] => [meta_title] => Sự khác nhau trong các phương pháp chẩn đoán Thalassemia [meta_description] => Cùng xét sự khác nhau trong hai phương pháp chẩn đoán bệnh Thalassemia - Điện di huyết sắc tố và Xét nghiệm gen. Đâu là phương pháp tối ưu? [meta_keyword] => Xét nghiệm gen,điện di sắc tố,sàng lọc trước sinh,chẩn đoán trước sinh,Thalassemia,Hemoglobin,β -thalassemia,α-thalassemia [thumbnail_alt] => [post_id] => 682 [category_id] => 15 ) [6] => stdClass Object ( [id] => 681 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2021/5/adn/phat-hien-di-tat-thai-nhi-bang-cach-nao-min.jpg [album] => [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2021-05-20 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2021-05-27 10:13:12 [updated_time] => 2021-05-27 10:13:12 [files] => [salary] => [time] => [created_by] => [is_table_content] => [language_code] => vi [slug] => phat-hien-di-tat-thai-nhi-bang-cach-nao [title] => Mẹ bầu 2021 phát hiện dị tật thai nhi bằng cách nào? [description] => Phần lớn các em bé đều chào đời khỏe mạnh nhưng cũng có những em bé bị dị tật thai nhi ngay từ khi mới ra đời. Vậy có thể phát hiện dị tật thai nhi bằng cách nào? Hãy cùng tìm hiểu tại bài viết dưới đây. [content] =>Phát hiện dị tật thai nhi bằng cách siêu âm
Siêu âm là phương pháp sử dụng sóng siêu âm để quan sát hình ảnh cũng như hoạt động của thai nhi ở trong tử cung. Siêu âm không gây cảm giác đau cho mẹ bầu, không có tác dụng phụ và được thực hiện xuyên suốt cả thai kỳ.
Tùy theo tình trạng thai kỳ của từng mẹ bầu, các bác sĩ sẽ có chỉ định thời điểm và số lần làm siêu âm khác nhau.
Mỗi lần siêu âm sẽ kéo dài khoảng từ 15 đến 30 phút. Đối với các trường hợp thai khó quan sát do một số nguyên nhân như thai cử động nhiều, lớp mô thành bụng dày... sẽ mất thời gian hơn và thậm chí bác sĩ phải hẹn lần sau quan sát lại.
Đối với phát hiện dị tật thai nhi bằng cách siêu âm ngoài việc cần thiết bị máy móc hiện đại thì trình độ của bác sĩ cũng rất quan trọng. Các bác sĩ phải có chuyên môn cao cũng như kinh nghiệm để có thể phát hiện các dị tật thai nhi chính xác.
 Siêu âm là cách phát hiện dị tật thai nhi phổ biến nhất
Siêu âm là cách phát hiện dị tật thai nhi phổ biến nhất
Cách phát hiện dị tật thai nhi bằng siêu âm có thể phát hiện được các vấn đề như thai vô sọ, thai bị thoát vị rốn hay hở thành bụng… Các dấu hiệu cảnh báo có rối loạn nhiễm sắc thể như xương mũi, độ mờ da gáy… cũng được phát hiện.
Bên cạnh đó bác sĩ có thể khảo sát hình thái học thai nhi, phát hiện các dị tật bẩm sinh, chiều dài cổ tử cung đánh giá nguy cơ sinh non thông qua siêu âm.
Phát hiện dị tật thai nhi bằng Double test, Triple test
Xét nghiệm Double test và Triple test là cách phát hiện dị tật thai nhi nhằm mục đích sàng lọc một số dị tật phổ biến.
Để làm xét nghiệm Double test và Triple test bác sĩ sẽ lấy mẫu máu của mẹ bầu. Thời điểm thực hiện xét nghiệm Double test là từ tuần thai thứ 11 đến tuần thai thứ 13. Double test sẽ phát hiện các dị tật thai nhi như hội chứng Down, hội chứng Patau và hội chứng Edwards.
Xét nghiệm Triple test được thực hiện vào tuần thai thứ 15 đến tuần thai thứ 22. Triple test phát hiện các hội chứng Down, hội chứng Edwards, nguy cơ dị tật ống thần kinh.
Một hạn chế của hai xét nghiệm này là tỷ lệ sai số cao (5%) dẫn đến nhiều trường hợp cho kết quả sai và mẹ bầu phải thực hiện các biện pháp xâm lấn.
Phát hiện dị tật thai nhi bằng xét nghiệm NIPT - Illumina (GenEva)
Với các mẹ bầu hiện đại thì xét nghiệm NIPT - Illumina (GenEva) luôn là cách phát hiện dị tật thai nhi hàng đầu bởi đây là phương pháp sàng lọc dị tật thai nhi có độ chính xác lên đến 99,9%. Đây là phương pháp phát hiện dị tật thai nhi an toàn, hoàn toàn không xâm lấn thai nhi.
 Xét nghiệm NIPT - Illumina (GenEva) phát hiện dị tật thai nhi chính xác đến 99,9%
Xét nghiệm NIPT - Illumina (GenEva) phát hiện dị tật thai nhi chính xác đến 99,9%
Để thực hiện xét nghiệm này các bác sĩ chỉ cần lấy từ 7 đến 10 ml máu của mẹ ở tuần thai thứ 10. Đây là một trong những cách phát hiện dị tật thai nhi sớm và chính xác cao hiện nay.
NIPT - Illumina (GenEva) có thể sàng lọc toàn diện tất cả các ADN của thai nhi, phát hiện các hội chứng thường gặp sau:
- Hội chứng Down
- Hội chứng Edwards
- Hội chứng Patau
- Hội chứng Turner
- Hội chứng Klinefelter
- Hội chứng Jacobs
- Thể tam nhiễm XXX
- Phát hiện đột biến vi mất đoạn và bất thường số lượng ở tất cả nhiễm sắc thể còn lại.
Xét nghiệm NIPT - Illumina (GenEva) được thực hiện bởi GENTIS, đây là đơn vị đầu tiên tại Việt Nam được chuyển giao toàn bộ công nghệ làm xét nghiệm NIPT từ hãng Illumina - Mỹ.
Hy vọng rằng với những thông tin trên mọi người đã tìm được câu trả lời cho phát hiện dị tật thai nhi bằng cách nào. Để có một thai kỳ khỏe mạnh mẹ bầu hãy nhớ cần phát hiện dị tật thai nhi từ ngay giai đoạn sớm để kịp thời có những biện pháp can thiệp kịp thời.
[content_more] => [meta_title] => Phát hiện dị tật thai nhi bằng cách nào cho mẹ bầu 2021? [meta_description] => Có thể phát hiện dị tật thai nhi bằng cách nào? Để các con chào đời khỏe mạnh, mẹ cần thực hiện các xét nghiệm sàng lọc dị tật thai nhi. [meta_keyword] => Phát hiện dị tật thai nhi,dị tật thai nhi [thumbnail_alt] => [post_id] => 681 [category_id] => 15 ) [7] => stdClass Object ( [id] => 680 [id_crawler] => [category_product] => NULL [thumbnail] => tin-tuc/2021/5/adn/xet-nghiem-dut-gay-adn-tinh-trung-1-min.png [album] => [url_video] => [is_status] => 1 [is_featured] => 0 [is_form] => 0 [displayed_time] => 2021-05-18 [program] => 0 [number] => 1 [viewed] => 0 [type] => [type_career] => [level] => [address] => [address_career] => [expiration_time] => 0000-00-00 [created_time] => 2021-05-27 09:56:06 [updated_time] => 2021-05-27 09:56:27 [files] => [salary] => [time] => [created_by] => [is_table_content] => [language_code] => vi [slug] => xet-nghiem-phan-manh-adn-tinh-trung-o-dau-uy-tin [title] => Xét nghiệm phân mảnh ADN tinh trùng ở đâu uy tín [description] => Theo các nghiên cứu khoa học, có từ 15% đến 25% các trường hợp bị vô sinh nam liên quan đến phân mảnh ADN tinh trùng. Và đây chính là xét nghiệm cần thiết khi kiểm tra sức khỏe sinh sản của nam giới, vậy nên xét nghiệm phân mảnh ADN tinh trùng ở đâu? Hãy cùng tìm hiểu tại bài viết dưới đây. [content] =>Tìm hiểu về phân mảnh ADN tinh trùng
Tinh trùng là tế bào có chức năng sinh sản ở nam giới, sau khi quan hệ tình dục tinh trùng sẽ di chuyển trong được sinh dục nữ và thụ tinh cho trứng để tạo thành phôi thai.
Mỗi tinh trùng có cấu tạo gồm 3 phần là đầu, thân và phần đuôi. Trong đó phần đầu tinh trùng có chứa nhân, trong nhân có ADN - đây là vật liệu di truyền của nam giới đưa vào để kết hợp với bộ gen của trứng và tạo thành thai nhi.
Phân mảnh ADN tinh trùng là tình trạng chuỗi ADN của tinh trùng bị đứt gãy thành những đoạn nhỏ. Đây là một trong những bất thường dễ xảy ra ở tinh trùng, gây ảnh hưởng lớn đến khả năng thụ tinh của tinh trùng.
Thực hiện xét nghiệm đánh giá phân mảnh ADN tinh trùng là phương pháp tốt nhất để đánh giá tình trạng sức khỏe sinh sản của nam giới.
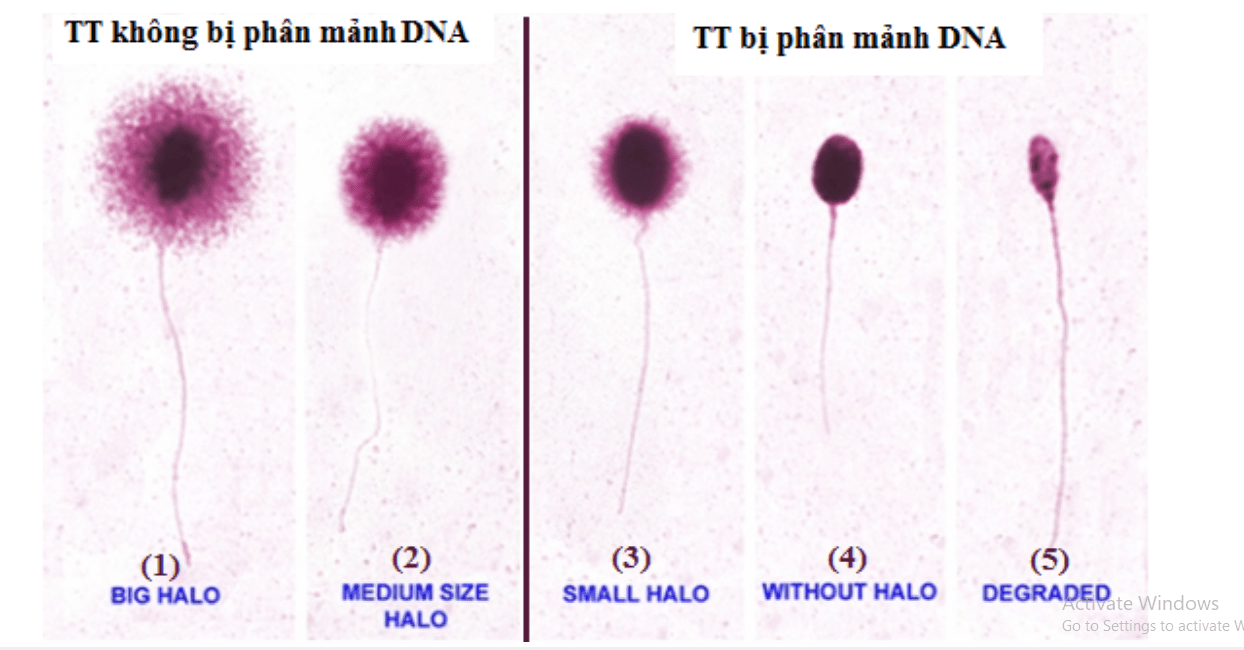
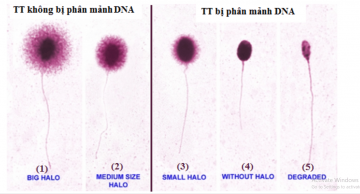
Phân mảnh ADN tinh trùng là một trong những nguyên nhân gây vô sinh ở nam giới
Xét nghiệm phân mảnh ADN tinh trùng là gì?
Để kiểm tra sức khỏe sinh sản của nam giới thì tinh dịch đồ là xét nghiệm đầu tiên được chỉ định. Tuy nhiên tinh dịch đồ chỉ đánh giá được hình dáng bên ngoài của tinh trùng có đạt chất lượng không chứ không đánh giá được ADN của tinh trùng.
Có nhiều trường hợp tinh trùng có hình dáng bên ngoài bình thường nhưng ADN bị đứt gãy dẫn đến tình trạng vô sinh ở nam giới, sảy thai liên tiếp và thất bại IVF. Chính vì vậy xét nghiệm phân mảnh ADN tinh trùng cần được thực hiện để chẩn đoán vô sinh nam.
Xét nghiệm phân mảnh ADN tinh trùng là xét nghiệm nhằm kiểm tra chất lượng tinh trùng do việc đứt gãy nhiễm sắc thể tinh trùng thông qua chỉ số DFI (chỉ số đứt gãy tinh trùng).
Nam giới bình thường sẽ có chỉ số DFI thấp hơn 15%. Khi chỉ số DFI nằm trong khoảng từ 15% đến 30% thì mức độ phân mảnh ADN của tinh trùng được đánh giá ở mức trung bình. Và khi chỉ số DFI lớn hơn 30% thì mức độ phân mảnh ADN tinh trùng ở mức cao.
Xét nghiệm phân mảnh ADN tinh trùng nên được chỉ định trong khám sức khỏe nam khoa và cho các trường hợp sau:
- Bất kỳ nam giới nào thường xuyên sử dụng rượu bia, tiếp xúc với hóa chất độc hại...
- Các cặp vợ chồng vô sinh hoặc hiếm muộn nhưng không tìm ra nguyên nhân, người chồng làm xét nghiệm tinh dịch đồ cho kết quả bình thường.
- Các cặp vợ chồng bị sảy thai hoặc thai lưu liên tiếp, thai nhi bị dị tật.
- Các cặp vợ chồng làm thụ tinh trong ống nghiệm nhưng nhiều lần thất bại.
- Nam giới từng phẫu thuật giãn tĩnh mạch thừng tinh.
Địa chỉ xét nghiệm phân mảnh ADN tinh trùng chính xác và nhanh chóng
Có rất nhiều cặp vợ chồng đang cần tìm địa chỉ xét nghiệm phân mảnh ADN tinh trùng tin cậy và chính xác thì GENTIS chính là lựa chọn dành cho mọi người.
Tại GENTIS, xét nghiệm ADN phân mảnh tinh trùng được thực hiện bằng phương pháp hiện đại nhất là SCSA, sử dụng hệ thống đếm dòng chảy tế bào để định lượng trực tiếp sự phân mảnh ADN của tinh trùng.
Đây là phương pháp được xem là tiêu chuẩn vàng trong đánh giá phân mảnh ADN tinh trùng. Nhờ sử dụng hệ thống đếm dòng chảy tế bào nên cho kết quả chính xác cao, không phụ thuộc kinh nghiệm của người thực hiện.
.jpg)
Trung tâm xét nghiệm phân mảnh ADN tinh trùng hiện đại của GENTIS
Vậy thì nên xét nghiệm phân mảnh tinh trùng ở đâu? Có thể thấy GENTIS là địa chỉ xét nghiệm phân mảnh ADN tinh trùng được nhiều khách hàng tin tưởng nhờ hệ thống trang thiết bị hiện đại, trung tâm xét nghiệm đạt tiêu chuẩn ISO 15189:2012 hiện đại hàng đầu châu Á.
Bên cạnh đó GENTIS còn có đội ngũ cán bộ nhân viên, chuyên gia giàu kinh nghiệm, chuyên môn cao luôn sẵn sàng hỗ trợ khách hàng.
Để biết thêm về địa chỉ xét nghiệm phân mảnh ADN tinh trùng cũng như các thông tin khác liên quan vui lòng gọi đến số tổng đài miễn phí 1800 2010 để được các chuyên viên tư vấn hoặc đến trực tiếp trung tâm xét nghiệm của GENTIS tại tầng 2, Tòa nhà HCMCC, 249A Thụy Khuê, Tây Hồ, Hà Nội để được giải đáp trực tiếp.
[content_more] => [meta_title] => Xét nghiệm phân mảnh ADN tinh trùng ở đâu uy tín [meta_description] => Xét nghiệm phân mảnh ADN tinh trùng ở đâu uy tín. Đây chính là một trong những xét nghiệm cần thiết khi kiểm tra sức khỏe sinh sản của nam giới. [meta_keyword] => Xét nghiệm phân mảnh ADN tinh trùng,adn phân mảnh tinh trùng [thumbnail_alt] => [post_id] => 680 [category_id] => 15 ) )Virus HPV có trong máu không và con đường lây truyền của HPV
Chi phí xét nghiệm phân mảnh ADN tinh trùng tại Hà Nội
Teo cơ Duchenne - Bệnh loạn dưỡng cơ Duchenne - Bệnh lý di truyền nguy hiểm ở nam giới
HPV tự thu - Giải pháp tối ưu trong mùa dịch
Xét nghiệm HPV ở nam giới: Ai cần thực hiện?
Sự khác nhau của điện di huyết sắc tố và xét nghiệm gen trong chẩn đoán Thalassemia
Mẹ bầu 2021 phát hiện dị tật thai nhi bằng cách nào?
Xét nghiệm phân mảnh ADN tinh trùng ở đâu uy tín
Quý khách vui lòng điền thông tin bên dưới để được hỗ trợ,
tư vấn một cách tốt nhất!
Quý khách vui lòng điền thông tin bên dưới để được hỗ trợ,
tư vấn một cách tốt nhất!